Een onderzoek van het Egyptische Assiut University Hospital naar het effect van magnetische stimulatie bij bedplassende kinderen haalde zowel nu.nl als de website van RTL Nieuws. De koppen logen er niet om: “Magnetische stimulatie kan bedplassen bij kinderen voorkomen” respectievelijk “Magneten kunnen bedplassen bij kinderen voorkomen”. Wie het onderzoek zelf erbij pakt, komt waarschijnlijk tot wat genuanceerdere conclusies. Het onderzoek had nogal wat beperkingen, zag niet op alleen magnetische stimulatie en leverde ook geen eenduidige resultaten op.
Bron van de beide Nederlandstalige artikelen was een artikel op de website Science Daily, dat op zijn beurt weer gebaseerd was op een persbericht van IOS Press. Via dat persbericht komen we bij het onderzoek zelf terecht, gepubliceerd in het tijdschrift Restorative Neurology and Neuroscience. Uiteraard gaat het uiteindelijk om dat onderzoek zelf, niet om wat daarover opgeschreven wordt in pers- en nieuwsberichten.
Het onderzoek
Aan het onderzoek namen 44 patiënten deel die leden aan nachtelijk bedplassen (Enuresis nocturna). Zij werden verdeeld in twee groepen, waarbij de eerste groep (de ‘real’ groep) een echte behandeling met magnetische stimulatie onderging en de tweede groep een nepbehandeling kreeg (de ‘sham’ groep). In deze laatste groep waren er drie uitvallers, zodat uiteindelijk 41 patiënten het onderzoek voltooiden. De gemiddelde leeftijd was 13,6 jaar, waaruit je zou kunnen afleiden dat het om de ernstigere gevallen ging en niet om de typische zesjarigen die nog wel eens nachtelijke ongelukjes hebben. De ‘real’ groep kreeg zogenaamde Repetitive Sacral root Magnetic Stimulation (rSMS) met een magneetspoel die ter hoogte van het heiligbeen werd geplaatst, zo’n 5 cm boven de bilspleet. In totaal ondergingen de kinderen 10 sessies gedurende twee weken, vijf per week gevolgd door twee ‘rustdagen’. Bij de kinderen in de ‘sham’ groep moest een geloofwaardige nepbehandeling worden gevonden. Ik citeer even de auteurs:
“The control group received sham rSMS using the same coil, the same session frequency, in the same setting, but the coil was tilted by 90 degree so, that little magnetic field could reach the underlying neural tissue.”
Ik kom hier nog op terug. De primaire resultaten van het onderzoek waren als volgt: het aantal natte nachten in de ‘real’ groep daalde na de eerste week van gemiddeld 5,7 naar 0,9. In de ‘sham’ groep was sprake van een daling van 6,5 nachten naar 3,3. Na de sessies van de tweede week bleek dat de daling zich had voortgezet. Er was nu sprake van 0,3 natte nachten in de ‘real’ groep en 1,8 natte nachten in de ‘sham’ groep. Een maand na het beëindigen van de behandelingen werd het aantal natte nachten nogmaals geturfd. Dat was nu gemiddeld 1 in de ‘real’ groep en gemiddeld 5,2 in de ‘sham’ groep. De onderzoekers concluderen dat in beide groepen sprake was van verbetering van symptomen, maar dat de verbetering in de ‘real’ groep geprononceerder was en langer aanhield. De ‘sham’ groep was daarentegen bijna weer terug bij af. Ook de secundaire uitkomsten op de zogenaamde visual analogue scale (VAS) en aan de hand van een korte enquête – de SF-36v2 Health Survey – waren volgens de onderzoekers positief.
Mogen we nu concluderen dat men bij het Assiut University Hospital dé oplossing tegen bedplassen heeft gevonden en dat alle ellende voor ouders en kinderen die daarbij komt kijken “mogelijk voor een groot deel verleden tijd” is, zoals de Nationale Zorggids poneerde? Die conclusie is waarschijnlijk te optimistisch. Ik noem vijf punten van kritiek.
- Het betrof een kleine studie.
41 kinderen is niet heel veel. De onderzoekers zijn zich daar terdege van bewust en concluderen helemaal aan het einde van hun artikel:
“The small number of studied sample and the short duration of the follow up, were major limitations of this study.”
Het moge duidelijk zijn dat op grond van een onderzoek dat volgens de onderzoekers zelf grote beperkingen heeft geen al te verstrekkende conclusies getrokken kunnen worden. In het citaat is meteen het tweede kritiekpunt te vinden, namelijk:
- De duur van de follow-up was beperkt.
Na twee weken van behandelingen werden de klachten van de kinderen nog één keer bekeken, en wel een maand later. Om fermere conclusies te kunnen trekken, heb je toch wel meer data nodig, zodat een completer plaatje ontstaat. Hoe was de situatie twee maanden later, drie maanden later, een jaar later? Was in de ‘real’ groep toen nog steeds sprake van een significant lager aantal natte nachten dan in de ‘sham’ groep? Of was het resultaat een maand na de behandelingen eerder een toevalstreffer? Het is eigenlijk vreemd dat de onderzoekers voor zo’n beperkte follow-up hebben gekozen, want dat strookt niet met het door henzelf omschreven doel van de studie:
“Purpose of this study was to evaluate the long term efficacy of repetitive sacral root magnetic stimulation (rSMS) in patients with monosymptomatic nocturnal enuresis (MNE).”
Met dit doel in het achterhoofd zou je zelfs kunnen concluderen dat de studie mislukt is.
- Het ging niet alléén om magnetische stimulatie.
Alle deelnemende kinderen slikten ook het middel imipramine, een antidepressivum. Dat middel schijnt wel iets te doen bij bedplassen, maar heel indrukwekkend zijn de resultaten niet: volgens een Cochrane Review uit 2003 zou het gebruik van een middel als imipramine een meerwaarde van “a reduction of about one wet night per week while on treatment” opleveren vergeleken met een placebomiddel. Na het stoppen met het middel volgt in de meeste gevallen een terugval en het gebruik van antidepressiva is natuurlijk ook niet zonder risico’s. Imipramine is dus duidelijk geen wondermiddel. Waarom bleven de kinderen in dit onderzoek het middel dan toch gebruiken, en werd er niet getest of alleen magnetische stimulatie resultaat zou opleveren? Eigenlijk wordt dat niet duidelijk in het artikel. De onderzoekers schrijven:
“All patients had been taking the tricyclic antidepressant drug imipramine (25 mg once at night /day) for at least 3 months without satisfactory results and they continued taking their usual drugs throughout the study.”
Waarom zou je doorgaan met het slikken van een medicijn als er sprake is van onbevredigende resultaten? Wat betekent ‘onbevredigend’ in dit verband? Belangrijker is dat het met zo’n meervoudige therapie veel moeilijker is om de resultaten te duiden. Er is sprake van een afname van het aantal natten nachten, maar welk deel daarvan is veroorzaakt door de imipramine, welk deel eventueel door de magnetische stimulatie en welk deel door placebo-effecten? Ook deze beperking wordt door de auteurs toegegeven:
“Since we did not study a group of patients who were untreated with tricyclic anti-depressants, we cannot say whether rSMS alone would improve symptoms.”
- De resultaten waren niet bepaald eenduidig
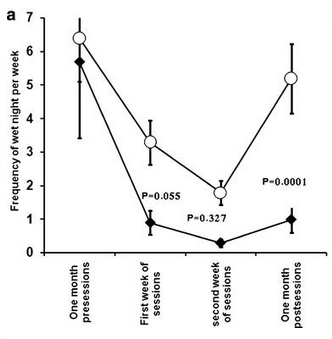
De belangrijkste uitkomstmaat van het onderzoek is de reductie in het aantal natte nachten. Als gezegd was na één week behandelen in de ‘real’ groep sprake van een afname van 5,7 naar 0,9. In de ‘sham’ groep was dat een afname van 6,5 naar 3,3. Uit figuur 2a. blijkt echter dat dit resultaat net niet statistisch significant is (p =0,055). Na twee weken is de ‘real’ groep verder gezakt naar 0,3 en de ‘sham’ groep naar 1,8. Dat resultaat is duidelijk niet statistisch significant (p = 0,327). Op zichzelf hoeft dat nog niet zoveel te betekenen. Het zou zo kunnen zijn dat de werking van de magnetische stimulatie – volgens de onderzoekers een mogelijk effect op controle over de blaas – met enige vertraging plaatsvindt, maar dan moet je juist in de weken die volgen op het stoppen met de magneetbehandelingen zoveel mogelijk data verzamelen. Dat hebben de onderzoekers dus niet gedaan. Ze hebben de kinderen één maand later nog één keer gezien en dat was het. Het resultaat dat ze toen noteerden (1 natte nacht vs. 5,2 natte nachten) was weliswaar zeer significant (p = 0,0001), maar weer te geïsoleerd om echte conclusies op te baseren. Hoe was de situatie na twee maanden, na drie maanden of na een half jaar? Dat is onbekend. De beste conclusie die je dan kunt trekken is dat de resultaten ‘inconclusive’ zijn.
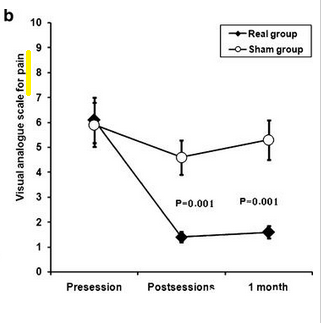
Ook over de relevantie van de overige, secundaire resultaten kun je twisten. Ik weet niet veel van de visual analogue scale (VAS), maar het is mij ook niet geheel duidelijk wat de onderzoekers ons met de resultaten van deze schaal duidelijk proberen te maken. Als je afgaat op figuur 2b. dan zou je zeggen dat ze de kinderen naar hun pijnbeleving hebben gevraagd. Bij de y-as staat namelijk duidelijk visual analogue scale for pain te lezen. Dat lijkt geen bijster relevante vraag bij bedplassende kinderen. Pijn zal daar niet het voornaamste probleem zijn. Bovendien laten de resultaten van de ingevulde enquête, de SF-36v2 Health Survey, helemaal geen verschil tussen beide groepen zien als het gaat om ‘bodily pain’. De resultaten lijken elkaar dus tegen te spreken.
Met die SF-36v2 Health Survey is nog wel wat geks aan de hand. De onderzoekers schrijven bij figuur 3 – waar ze het trouwens abusievelijk over ‘Quality of lie‘ hebben – dat:
“There were significant improvement in the score of Mental health domains including Social Functioning (SF), Vitality (VT), Mental Health (MH) and Component Mental Health Summation (CMHS) in real group versus sham group.”
Dat is juist, maar wat zegt het? De onderzoekers noemen hier alleen de 4 categorieën waar het resultaat significant beter was, maar de enquête leverde in totaal 11 resultaten op en de ‘real’ groep noteerde in 7 van de 11 categorieën geen betere uitslag dan de ‘sham’ groep (er waren geen statistisch significante verschillen). Daar komt nog bij dat de SF-36v2 Health Survey eigenlijk helemaal niet bedoeld is voor kinderen, maar voor volwassenen. Nu was de gemiddelde leeftijd van de deelnemers met 13,6 jaar tamelijk hoog – zelfs 14,5 jaar in de ‘real’ groep – maar voor de jongste deelnemers waren de vragen wellicht te hoog gegrepen. Patiënten tussen de 8 en 25 (!) jaar konden aan het onderzoek meedoen en het zou best interessant zijn om te zien of er relevante verschillen optraden tussen de verschillende leeftijdscategorieën. Maar u raadt het al: dat hebben de auteurs helaas niet onderzocht.
- Hoe goed was de blindering eigenlijk?

De onderzoekers gebruikten voor deze studie een Magstim Super Rapid stimulator met als magneetspoel een 120-mm outer diameter figure-of-8 air film cooling coil. Het belang van goede blindering is onomstreden, dus voor de ‘sham’ groep moest een geloofwaardige schijnbehandeling bedacht worden. Het is niet helemaal duidelijk of dat gelukt is. Het onderzoek zelf meldt dat de stimulator wel aan stond, maar – zie het citaat aan het begin – dat de spoel 90 graden gedraaid werd. Als dat fysiek bedoeld is, kun je je afvragen of een patiënt dat niet gewoon merkt. Als met ‘figure of 8’ wordt gedoeld op een spoel in de vorm van een ‘8’ dan lijkt dat welhaast onvermijdelijk. De behandelaar merkt het natuurlijk sowieso: die is dan niet geblindeerd. Merkwaardig genoeg meldt het persbericht dat ” the stimulator was internally adjusted”, iets wat in het onderzoek zelf niet terugkomt. Het wordt dus niet helemaal duidelijk hoe adequaat de blindering precies was. In elk geval blijkt het bedrijf Magstim ook heuse ‘sham coils’ te verkopen (“looks, sounds and feels the same as an active coil”) waarmee perfect dubbelblinde onderzoeken kunnen worden gedaan. Die hebben de onderzoekers zeer zeker niet gebruikt.
Tot slot
De berichtgeving op nu.nl en de website van RTL Nieuws was weinig genuanceerd. De beperkingen van het onderzoek waren niet opgemerkt en dat de onderzochte kinderen ook antidepressiva gebruikten was niemand opgevallen. De resultaten van het onderzoek waren niet eenduidig en of de blindering adequaat was, is moeilijk vast te stellen. In elk geval zou het sterk overdreven zijn de resultaten van dit onderzoek als een potentiële doorbraak te omschrijven. Daarvoor was het aantal deelnemers te beperkt en de follow-up te kort, terwijl onduidelijk is wat de imipramine heeft gedaan en de resultaten ook niet duidelijk één richting op wijzen. Er zijn best interessante toepassingen voor magneten te bedenken in de geneeskunde, maar er is ook een hoop (potentiële) onzin. Laten de Egyptische onderzoekers hun onderzoek eerst maar eens herhalen met grotere aantallen deelnemers die gedurende een langere periode gevolgd worden. Dan zien we wel weer verder.

Ik weet niet hoe de situatie heden ten dage is maar ik vermoed niet veel anders dan toen ik studeerde. Wetenschappelijke artikelen vanuit Egypte, Pakistan, Marokko en “dat soort landen” werden toen niet voetstoots voor waar aangenomen en met een gezond wantrouwen gelezen zodat het vaak zinvol werd geoordeeld de proeven nog eens heel grondig en vooral kritisch over te doen.
Ik ben niet heel goed thuis in de wereld van de medische tijdschriften, maar het lijkt erop dat Restorative Neurology and Neuroscience een redelijk respectabel tijdschrift is, dat niet zomaar alles publiceert en voor een gespecialiseerd blad een behoorlijke impact factor heeft (http://www.researchgate.net/journal/0922-6028_Restorative_neurology_and_neuroscience ). Ik was meer gealarmeerd door het feit dat nu.nl en RTL overduidelijk niet meer hadden gedaan dan een nieuwsbericht samenvatten. Dat hebben ze ook nog eens foutief gedaan, want beide sites melden dat de patiënten vijf keer tien sessies kregen, terwijl het nieuwsbericht van Science Daily correct stelt dat het tien sessies was, vijf per week. Dat is wel een risico van dat soort sites: geen wetenschapsredacteuren, wel een zeer groot bereik (nu.nl heeft een miljoen volgers op Twitter).
Op deze foto trouwens de hoofdonderzoekster in de weer met een enorme 8-vormige magneetspoel:
http://emankhedr.weebly.com/uploads/1/3/1/8/13186436/8074198_orig.jpg
Dat zou best wel eens de gebruikte “120-mm outer diameter figure-of-8 air film cooling coil” kunnen zijn, want 12 cm is het ding zeker. De patiënt op de foto vindt het zo te zien prachtig, maar of je een goede dubbelblinde studie met deze magneetspoel kunt doen door hem te kantelen, valt te betwijfelen. Het is ook opvallend dat er alleen uitvallers in de placebogroep waren. Misschien hadden die het door en voelden ze zich bedonderd.