Zondagmiddag bij het RTL-programma ‘Life is Beautiful’ kwam vaste gast Erik-Alexander Richter met vrij schokkend nieuws. Het wetenschappelijk hoog aangeschreven British Medical Journal (BMJ) liet zien dat er maar voor twaalf procent van de medicijnen bewijs is dat ze werken. Sterker nog, eigenlijk zou je moeten concluderen dat de rest kwakzalverij is, 88 procent dus! Een opmerkelijk gegeven, dat de laatste weken opeens op diverse Nederlandse websites opdook. Zou het echt zo erg zijn?
Richter geeft hoog op van orthomoleculaire geneeskunde en doet aan anti-aging. Hij heeft een opleiding in de Clinical Psycho Neuro Immunology gedaan (of volgt die nog steeds). Waarschijnlijk kun je hem als natuurgeneeskundige aanduiden. Hij zei het volgende over de kwestie:
https://www.youtube.com/watch?v=8UyhiW9w29o
Waar komt dit ogenschijnlijk dramatische rapportcijfer voor de reguliere geneeskunde vandaan? De laatste paar weken vond ik al diverse verwijzingen naar een artikel op infonu.nl met als titel Medische wetenschap blijkt kwakzalverij. Dat is zo te zien al in mei geplaatst, maar werd half oktober opeens overgenomen op heel wat sites die alternatieve zorg een warm hart toedragen (misschien na een verwijzing op nu.nl). Het stuk op infonu.nl is geschreven door infoteur ‘Irbis’. Daarachter schuilt Erik Wieffering, een natuurgeneeskundige, die zich in het profiel ‘klinisch psycho neuro endocrinologisch immunoloog’ noemt, wat weer verdacht veel lijkt op de hobby van Richter. Op LinkedIn kun je ook zien dat hij iets met homeopathie en ayurveda doet.
‘Irbis’ geeft de resultaten van BMJ als volgt weer:
Clinical Evidance [sic] Handbook van de British Medical journal Publisher meldt dat van de 2500 meest voorgeschreven medicamenten en behandelingen:
- 3 procent een groter ongunstig dan gunstig effect scoort.
- 5 procent waarschijnlijk geen gunstig effect heeft.
- 8 procent evenveel gunstige als ongunstige effecten heeft (uitruil middelen).
- 12 procent enig bewijs van gunstig effect scoort.
- 23 procent een zeer zwak bewijs voor enig gunstig effect laat zien.
- En, dat van 49 procent totaal niet bekend is wat voor effect het heeft.
Op die weergave valt heel wat af te dingen, maar dat is niet zo makkelijk te controleren voor de achteloze lezer, omdat het infoteurtje de link naar de bron er niet heeft bijgezet. Info.nu ziet er dan wel Wikipedia-achtig uit, maar het is een site waar iedereen artikelen op kan kwakken. Als je er een beetje op rond kijkt, kom je naast artikelen die er heel redelijk uitzien, nogal wat kwakzalverpropaganda tegen.
‘Irbis’ beweert trouwens dat het nog veel erger is en dat die twaalf procent nog eens flink naar beneden bijgesteld moet worden. Hij haalt daarvoor een onderzoek aan van Deense onderzoekers die aannemelijk maken dat veel medische artikelen voor een groot deel geschreven zijn door ghostwriters in dienst van de farmaceutische industrie (hier de link die ‘Irbis’ ook niet geeft). Die praktijk is ook door Ben Goldacre beschreven in Bad Pharma en is inderdaad niet fraai. Maar om nu maar gelijk te concluderen dat het in al die gevallen om frauduleus onderzoek zou gaan, gaat nogal ver.
Welke tabel ‘Irbis’ precies gebruikt heeft, kan ik niet zo makkelijk nagaan, maar het zal wel een iets minder recente versie zijn van de gegevens uit het volgende taartdiagram:
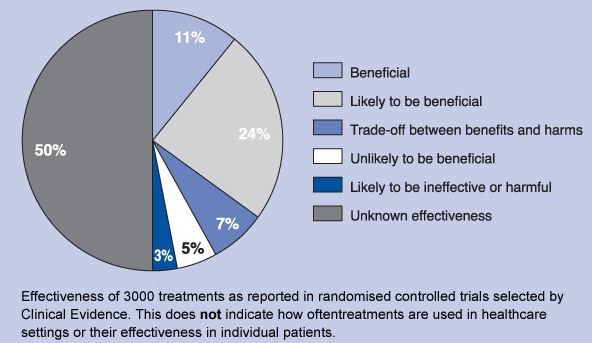
Deze staat op de website van Clinical Evidence. Voor een deel klopt het verhaal. BMJ beoordeelt al jarenlang behandelingen op grond van het bewijs dat er voor is. En al jaren ziet dat taartdiagram er ook ongeveer zo uit. BMJ update deze cijfers halfjaarlijks en gebruikt voor de beoordeling evidence from systematic reviews, RCTs, and observational studies where appropriate. Het gaat dus om de hoogste treden in de Evidence Based Medicine piramide. Dat 50 procent in de categrorie Unkown effectiveness valt, lijkt heel erg, maar geeft in feite alleen maar weer dat dergelijk hoog gewaardeerd bewijs niet te vinden is. In veel gevallen is het ook duidelijk waarom dat er niet is en waarom er ook niet naar gezocht zal worden in de vorm van een dubbelblind klinisch onderzoek (RCT). Een chirurgische ingreep als verwijdering van een ontstoken blindedarm bijvoorbeeld is niet onderzocht in een RCT ten opzichte van een nepbehandeling en toch zullen er maar weinig twijfelgevallen zijn of die ingreep ingezet moet worden of niet.
De vertaling van ‘Irbis’ blijkt echter bijzonder krakkemikkig. ‘Likely to be beneficial’ vertalen als ‘een zeer zwak bewijs voor enig gunstig effect laat zien’ is gewoon niet juist. En ‘evenveel gunstige als ongunstige effecten heeft (uitruil middelen)’ is ook niet to the point als vertaling van ‘Trade-off between benefits and harms’. In dat laatste geval kan een arts per individueel geval vaak goed beoordelen of de voordelen groter ingeschat kunnen worden dan de nadelen. Dat is wat anders dan dat de nadelen even groot zijn als de voordelen, maar misschien klopt dat wel voor de hele populatie.
Dit maak al duidelijk dat ‘Irbis’ een heel gekleurde uitleg geeft van de bevindingen van BMJ. Hij besteedt ook geen enkele aandacht aan alle beperkingen van de cijfers in het rapport die wel op de website van Clinical Evidence genoemd worden, zoals:
it has both benefits and limitations: for example, an intervention may have multiple indications, and may be categorised as ‘Unknown effectiveness’ for one condition but ‘Beneficial’ for another.
Bepaalde middelen komen meerdere keren in het handboek voor, omdat er gekeken wordt per indicatie. Ook de categorie met onbekende effectiviteit wordt nader uitgelegd, ‘de helft’ waarover Richter op tv opmerkt dat er geen enkel bewijs achter zit:
‘Unknown effectiveness’ is perhaps a hard categorisation to explain. Included within it are many treatments that come under the description of complementary medicine (e.g., acupuncture for low back pain and echinacea for the common cold), but also many psychological, surgical, and medical interventions, such as CBT for depression in children, thermal balloon ablation for fibroids, and corticosteroids for wheezing in infants.
Toch aardig dat we iemand uit de alternatieve hoek nu zien toegeven dat acupunctuur voor lage rugpijn en Echinacea voor verkoudheid inderdaad tot kwakzalverij gerekend moeten worden 😉
Belangrijker voor de impact van de studie is de volgende opmerking:
AND WHAT DO OUR CATEGORISATIONS MEAN IN RELATION TO CLINICAL PRACTICE?
We would like to emphasise that our categorisation of the effectiveness of treatments does not identify how often evidence-based and non-evidence-based treatments are used in practise. We only highlight how evidence based treatments are for certain indications, based on randomised controlled trials. As such, these data reflect how different treatments stand up evidence-based medicine and are not an audit of the extent to which treatments are used in practice or for other indications not assessed in Clinical Evidence.
Om beter inzicht te krijgen wat het belang van deze beoordeling is voor de klinische praktijk, wil je weten hoe het zit per behandeling en welke het eigenlijk zijn. Die informatie zit echter achter een ‘betaalmuur’ bij Clinical Evidence. Eerlijk gezegd vind ik dat niet zo fraai. Op zijn minst hadden ze bijvoorbeeld van de meest voorgeschreven medicijnen de beoordelingen gratis toegankelijk kunnen maken.
Uit een oudere versie (2004) die online te vinden is (pdf), kun je inderdaad opmaken dat de beoordeelde treatments niet allemaal bestaan uit pillen, drankjes en zalfjes. Bij het onderwerp malariapreventie staat bijvoorbeeld dat er voor het dragen van lange kleding door volwassen om besmetting te voorkomen geen RCTs te vinden waren en dus valt die ‘behandeling’ in de categorie unknown effectiveness. Er zitten ook allerlei alternatieve behandelingen bij. Soms zelfs voor ziektes waar ik nog nooit claims voor was tegengekomen; ik noem als voorbeeld maar het gebruik van acupunctuur bij sikkelcelanemie. Als je even zoekt, zie je dat er inderdaad wel ‘onderzoeken’ naar zijn gedaan, meestal niet veel meer dan een case report en volgens de zelf opgestelde criteria zet Clinical Evidence het daarom bij unknown effectiveness. Ook iets als hypnotische suggestie voor de behandeling van wratten staat erin (geen bewijs van werkzaamheid). Waarom neem je zoiets eigenlijk op in een lijst die bedoeld is om artsen te informeren over de huidige stand van wetenschappelijk bewijs voor behandelingen? Zouden er potentiële lezers zijn die voor het lezen denken dat hypnose wél helpt bij wratten?
De conclusie dat het grootste deel van alle reguliere medische behandelingen eigenlijk kwakzalverij is (en dat medische wetenschap zelfs een pseudowetenschap zou zijn) kun je dus absoluut niet trekken. Wat je wel kunt concluderen is dat veel alternatieve behandelaars er geen been in zien om het publiek te verwarren met een verkeerde weergave van dit soort cijfers en erg snel tevreden zijn met informatie die in hun straatje past. Ze vergeten er gemakshalve bij te zeggen dat er voor hun hobby’s nul komma nul bewijs is van vergelijkbaar niveau. Een andere conclusie mogen ze bij RTL trekken: het is onverantwoord om iemand als Richter een platform op televisie bieden als (nep)expert.
Update 14-11-2013: Eerlijk is eerlijk, Richter heeft mijn commentaar op zijn uitspraken wel opgepikt en zijn uitspraken in een latere aflevering rechtgezet.
| Naschrift. De bron van het verhaal is waarschijnlijk ‘Medisch Dossier’ van mei 2013: “Is geneeskunde een wetenschap?”. Dat is weer een vertaling van het artikel “Junk Medicine” uit het Engelse blad ‘What Doctors Don’t Tell You’ van Lynne McTaggart. Dat artikel zal in Engelse versie wel in 2012 zijn uitgekomen en dat verklaart de weinig actuele weergave van de cijfers van Clinical Evidence. Ik wijs nog maar even op de website ‘What “What Doctors Don’t Tell You” Don’t Tell You’ van Engelse skeptici voor besprekingen van dat blad. |

Dus Erik-Alexander Richter is erg dom of liegt gewoon als hij het voortdurend over medicijnen heeft in plaats van behandelingen. Hij doet bovendien niet onder voor de gemiddelde homeopaat als hij vervolgens nog eens glashard beweert dat “blijkt dat de bijwerkingen vaak veel ernstiger zijn dan de voordelen”.
Dan gaat hij er blijkbaar van uit dat die bijwerkingen altijd en allemaal optreden, dat is natuurlijk onzin. De lijst bijwerkingen bij een medicijn is m.i. altijd lang, maar de meesten treden gewoon nooit op.
En inderdaad staat er in het onderzoek van 2004 niet bij hoe vaak een bepaalde behandeling/medicijn procentueel per indicatie ingezet wordt. Ik neem aan dat de arts voor de meest werkzame behandeling kiest en dan pas op minder effectieve of bewezen methoden overstapt. Dan zou wel eens kunnen blijken dat bijvoorbeeld maar 10% van alle behandelingen op grond van onvoldoende bewijs plaatsvindt.
Af en toe kom je acupunctuur of homeopathie in het onderzoek van 2004 tegen, maar vrijwel altijd als “unlikely to work” of slechter. Vaak staat in het 2004 rapport dat in de toekomst ook acupunctuur of homeopathie zal worden meegenomen in de beoordeling. Dan zal die “50%” dus alleen nog maar gaan groeien!
Het zou handig zijn als een medicus eens door de lijst gaat, ook op zoek naar allerlei kwakzalverij die de leek niet zo snel ontdekt tussen de vele behandelingen.
P.S. de link naar de PDF werkt niet goed.
link deed beetje moeilijk inderdaad, nu herstelt.
ik zou niet te snel aannemen dat de arts wel weet wat te doen. veel artsen staan onder zware druk uit de Farmacie, en komen daar ook inmiddels mee naar buiten, wat wil zeggen dat het ws al heel lang niet goed meer zit
Big Pharma is big maffia, lees het boek van Peter Gotsche maar eens. Dodelijke medicijnen.
Deze man is zelf arts, heeft bij big Pharma gewerkt. Is er weggegaan vanwege de maffia praktijken. Zeker er zijn goede meds , maar ook heel veel geldmodellen. Zoals bv de statines, ADHD meds en vele anderen
Het enige wat big Pharma wil is je chronisch ziek houden en lang in leven. Dat is het beste verdienmodel. Symptoom bestrijding ipv genezing.
Welke kritiek je ook op de farmaceutische industrie mag hebben, het maakt kwakzalvers, zoals homeopaten, natuurgeneeskundigen en andere onzin verkopers niet respectabeler.
Ik heb nog altijd meer vertrouwen in de farmaceutische industrie, met al z’n fouten, dan in allerhande kwakzalvers, die maar doorgaan met het verkopen van hun onzin, ook al is al vele malen aangetoond dat ze onzin verkopen.
Ik geloof dat Ben Goldacre in zijn boek Bad Science ook al verwees naar het BMJ-taartdiagram en vervolgens concludeerde dat als je kijkt naar het aantal uitgevoerde behandelingen (in plaats van het aantal bestaande behandelingen), zo’n 50-80% daarvan wetenschappelijk onderbouwd ‘beneficial’ is. Dat is al heel wat beter, en oneindig beter dan waar het alternatieve circuit op uitkomt.
Ik was even op zoek geweest naar Engelse ‘rebuttal’ maar had die nog niet gevonden. Goldacre er eens op nageslagen en die schrijft inderdaad:
De pot verwijt de ketel…
Ik heb even een gedeeltelijk transcript gemaakt want Erik-Alexander liegt in zo’n hoog tempo dat je het niet kunt bijhouden. Ik heb het transcript voorzien van [ ] op de plaatsen die ik als leugens beschouw. Komt ie.
Het British Journal of Medicine [British Medical Journal, thans BMJ] heeft een studie
gepubliceerd [het gaat om een database die al meer dan tien jaar wordt bijgehouden, je kunt er een abonnement op nemen] 2500 [meest recent 3000] meest voorgeschreven
medicijnen [en behandelingen zoals acupunctuur]…. Wat blijkt? Van die 2500 medicijnen [en behandelingen] is slechts 12 procent enigszins fatsoenlijk functionerend [zeer solide bewijs van werkzaamheid], de helft zit geen enkel bewijs achter [of de uitkomsten van pogingen tot bewijs spreken elkaar tegen] en er zit een heel groot deel [3%] bij die je echt beter niet kunt nemen want daar heb je meer schade dan voordeel aan [waarschijnlijk onwerkzaam of schadelijk] … uiteindelijk blijkt dat het ontdekken van medicatie berust op frauduleuze research [dat staat helemaal niet in Handbook of Clinical Evidence] …
Is het kwakzalverij, vraagt de presentatrice.
…Dat is bijna de titel van het artikel geweest [niet in BMJ of Handbook of Clinical
Evidence maar op infonu.nl…] … daarvan weten we nu dat 88 procent hoort bij de afdeling kwakzalverij [!!!]. Mensen lezen de bijsluiter niet, … dan blijkt dat de bijwerkingen vaak
[onzin] veel ernstiger zijn dan de voordelen. [Op de bijsluiter staan alle bijwerkingen, ook de heel zeldzame, in veel gevallen met een aanduiding hoe vaak zo’n bijwerking zich voordoet; bij de goedkeuring van een middel wordt er juist heel goed op gelet of de bijwerking niet ergeer is dan de kwaal]
Het is maar goed dat het Handbook niet de duizenden kankerkwakzalverijen
tabelleert (moermandieet tegen hersentumor, moermantherapie tegen longkanker,
moermantherapie tegen slokdarmkanker, moermantherapie tegen leverkanker,
moermantherapie tegen borstkanker etc. etc. en dan voor de drieduizend andere
kankerkwakzalverijen) want dan zou het percentage kwakzalverij nog veel
hoger zijn.
Richter kan niet eens in een mondeling vraaggesprek het Nederlandse stukje op infonu.nl behoorlijk reproduceren. Hutsefluts in de bovenkamer.
Ik heb op de Facebook pagina van het programma de redactie op het flauwekulgehalte van de bijdrage van Richter gewezen, in een reactie lijken ze wel bereid tot een rectificatie, https://www.facebook.com/permalink.php?story_fbid=359214354223905&id=178255292319813&comment_id=1745314&offset=0&total_comments=3
Ik zou niet al te veel rekenen op een rectificatie. Ze geven een link naar The Stem Cell Blog van David Granovsky. Granovsky is kennelijk een architect die mensen met autisme, Parkinson en AIDS wil laten genezen door middel van ‘natuurlijke stamcellen’:
“These are not the controversial Embryonic stem cells you may have seen and heard debated in the USA for the last half decade but rather the natural healing and repair cells that can be found in each of our bodies. When we are hurt or tissue is damaged, your body sends armies of Adult Stem Cells to heal the dead tissue and create new tissue. Adult Stem Cells are found in blood, dental pulp, bone marrow, mother’s milk, placenta, amniotic fluid, umbilical cords, teeth, fat, menstruation and many other places.”
I smell a quack…
Volgens mij zijn ze bij lib-tv nog geen millimeter opgeschoven gezien hun deels off-topic antwoord:
Dan lees ik die reactie toch anders. “Nog maar onlangs kwam professor René Bernards, niet zomaar iemand, met de echte resultaten naar buiten over de werkelijke effectiviteit van chemotherapie.” schrijft de redactie. Maar in het Handbook van 2004 staan een flink aantal vormen van chemotherapie voor non-Hodgkin lymphoma, maar voor tal van andere vormen kanker zie ik niets staan.
Wat Bernards te zeggen heeft of had, weet ik niet, maar hij zal het toch wel niet eens zijn met ‘chemotherapie is kwakzalverij’.
Zie zijn interview
http://www.youtube.com/watch?v=-yY9bpdwaj8
dat gaat over methoden van genetische analyse van kanker om de beste soort chemotherapie voor elke aparte patiënt te bepalen en zelfs de mutaties van kankercellen voor te blijven. Hij begint dat interview met opmerkingen dat min of meer intuïtief samengestelde chemotherapie bij RCT’s niet zo geweldig blijken te werken.
En met een opmerking over VIoxx geven ze ook aan totaal niet in het Handbook of Clinical Evidence geïnteresseerd te zijn. In de editie van 2004 staat Rofecoxib (Vioxx) alleen maar tweemaal genoemd in de referenties van het hoofdstuk over NSAIDS (in de afdeliing musculoskeletal disorders). Dit middel werd in 1999 op de markt gebracht en in 2004 weer van de markt gehaald, dus het zal wel niet voorkomen als afzonderlijk besproken middel in de editie van 2013.
Uit de (anonieme) reactie blijkt dat die persoon een fanatiek tegenstander van reguliere geneeskunde is, ondanks de positieve openingszin. Of deze persoon heeft na de eerste zin een repliek van b.v. Erik-Alexander Richter overgeschreven.
Dat hele lib-tv is natuurlijk één grote reclamespot. Vandaar ook dat gemiste uitzendingen kosteloos op internet te zien zijn, in tegenstelling tot de normale uitzendingen waar voor betaald moet worden.
Zoals op KDW met regelmaat de Happinez besproken wordt kun je volgens mij wekelijks lib-tv bespreken, hier een voorbeeldje uit uitzending 8:
Waar is nu het bewijs van je aantijgingen ? Cijfermatig klopt het allemaal en dat wordt ook door jou niet ontkracht. Dus nogmaals: BEWIJS.
Wat is dit voor loze opmerking? Iedereen die de reactie van Nienhuys leest, kan toch duidelijk zien waar hij aangeeft dat Richter de feiten verkeerd weergeeft. Of wil je beweren dat ‘slechts 12 procent enigszins fatsoenlijk functionerend’ hetzelfde is als ‘voor 12 procent is zeer solide bewijs van werkzaamheid’? om maar een voorbeeldje te nomen.
In essentie komt het op hetzelfde neer, daar gaat het om. Twaalf procent is twaalf procent. De pot (regulier) heeft jarenlang de ketel (alternatief0 verweten dat ie zwart ziet, maar de kritiek komt bij zwarte regulier-piet zelf vandaan.
Jammer dat u niet de moeite hebt genomen dit artikel en de reacties te lezen. Als u dat wel gedaan had, dan had u kunnen weten dat:
– in de categorie ‘unknown effectiveness’ ook veel alternatieve behandelingen vallen (dus het gaat helemaal niet om regulier vs. alternatief);
– het taartdiagram helemaal niets zegt over hoe vaak een bepaalde behandelmethode of een bepaald medicijn wordt ingezet.
Dat laatste staat ook gewoon onder het taartdiagram, dus u hoeft alleen maar even het plaatje te bekijken.
Het gaat niet om ‘medicijnen’ maar om de precieze combinatie van een bepaalde behandeling met een precies bepaalde aandoening. Zo vind je een eindje verderop bij osteoarthritis zowel ‘hip replacement’ als ‘knee replacement’ bij ‘beneficial’ als bij ‘unknown effectiveness’. Dat laatste slaat echter op wie er het meeste baat bij heeft. Men heeft kennelijk verschillende groepen patiënten met elkaar vergeleken in de hoop van tevoren te kunnen bepalen wie er het meeste baat bij zou hebben. Dat blijkt dus niet van tevoren te zeggen, althans niet als je op de resultaten van RCT’s blindvaart.
Zo kan men ook (zoals ik schreef) paracetamol aantreffen bij ‘unknown effectiveness’. Maar dan alleen bij de vraag of het wat helpt als mensen pijn hebben tgv sikkelcelanemie. Daar zijn geen RCT’s gedaan (in 2004).
Als Knelis serieus was in zijn verdediging van Richter, dan had dus Richter zich moeten beperken tot uitsluitend de woorden ’12 procent’. Daar ging het toch om volgens Knelis? De leugen begint op het ogenblik dat Richter uitlegt (a) waarvan het 12% is, en (b) wat die 12 procent is.
Laat ik het illustreren met een voorbeeld. 12% van de personen die geantwoord hebben op de Skepsis-enquête is vrouw. Stel dat ik dit dit nu weergeef als ‘12% van de wetenschappers heeft gezond verstand’. Ik noem maar wat. Dan zou je toch die weergave helemaal fout vinden, en dan zou mijn verdediging dat die 12% toch goed is, nergens op slaan?
Overigens, dit Handbook of Clinical Evidence waar dat allemaal in staat, daar hebben waarschijnlijk alle grotere gezondheidsinstellingen al 15 jaar een abonnement op. Het is helemaal geen nieuws. Als Knelis nou eens die pdf uit 2004 zou bekijken, zou hij het beter snappen.
Helaas lukt het mij niet om de aangegeven pdf van het Handbook in 2004 te downloaden (kan niet geopend worden na download) maar het is wel online te bekijken. Wat erin staat is nauwelijks nieuws want talloze artsen zijn erop geabonneerd, zoiets als de Geneeskundige Adresgids.
Dan zien we dat bijvoorbeeld digoxine zowel bij ‘waarschjijnlijk nuttig’ als bij ‘waarschijnlijk niet nuttig’ staat. Dat is bij verschillende aandoeningen. Bij CONVERSION TO SINUS RHYTHM (dus bij acute atrial fibrillation) staat unlikely to be beneficial, maar bij HEART RATE CONTROL staat likely to be beneficial.
Het gaat dus telkens om behandeling plus precies omschreven aandoening. Bij non-Hodgkin lymphoma in het begin van het boek zie je allerlei behandelingen staan die in een bepaalde fase en verschijningsvorm van de ziekte worden vergeleken met andere behandelingen. Bijvoorbeeld chemotherapie met “Cyclophosphamide, doxorubicin, vincristine, prednisone” (CHOP) versus chemotherapie met “Prednisolone, doxorubicin, cyclophosphamide, etoposide, bleomycin,vincristine, methotrexate” (PACEBOM).
Bij de sikkelcelanemie staan ook aspirine en paracetamol als onbekend genoemd, maar dat is dan alleen als pijnbestrijding bij een crisis. Daar is geen RCT van bekend. Het zou dus onzin zijn om aspirine en paracetamol aan te merken als een kwakzalversmiddel bij pijn- en koortsbestrijding. Het is alleen niet in een RCT getest bij een sikelcelcrisis. Een bepaalde behandeling met morfine is daarentegen wel werkzaam gebleken in een RCT.
Laten we eens kijken bij gedragsverandering (bij tabaksverslaving):
beneficial:
– advies van artsen en getrainde adviseurs
– advies aan personen met groot gezondheidsrisico.
– advies aan zwangere vrouwen om te stoppen met roken
– nicotinevervanging aan personen die meer dan 10 sigaretten per dag roken
—————————————————-
likely to be beneficial:
– advies van verpleegkunbdigen
– ‘self help materials’ voor mensen die wilen stoppen met roken
unknown effectiveness:
– lichamelijke oefening om te helpen bij stoppen met roken
– gezondheidszorgwerkers trainen in het geven van advies aan rokers
unlikely to be beneficial or harmful:
– acupunctuur
– medicijnen tegen angststoornissen
Even doorscrollen naar acupunctuur tegen roken:
We found one systematic review (search date 2002, 22 RCTs, 4158 adults, 330 young people aged 12–18 years) comparing acupuncture with sham acupuncture, other treatment, or no treatment. Seven RCTs (2701 people) reported abstinence after at least 12 months. The review found no significant difference in smoking cessation with acupuncture compared with control at 12 months (OR 1.08, 95% CI 0.77 to 1.52).
De referentie is naar White AR, Rampes H, Ernst E. Acupuncture for smoking cessation (Cochrane review). http://www.ncbi.nlm.nih.gov/pubmed/12076375
Volgens Richter is dus alles onder de stippellijn kwakzalversmedicijnen.
Meneer durft de term “frauduleuze research” in de mond te nemen in een nogal domme poging (waarom dat dom is, is hierboven al aangetoond) die naar ik aanneem bedoeld is om te laten zien dat alternatieve “behandelwijzen” en reguliere behandelwijzen dichter bij elkaar liggen dan men wel zou denken (de in kwakzalversvisie bedoelde “integratieve” benadering).
Over frauduleus gesproken! Een gotspe. Laten de homeopaten en iriscopisten resp. acupuncturisten etc. etc. om te beginnen maar eens één simpel betrouwbaar proefje doen en dat publiceren.
Het is natuurlijk RTL. Een soort keuken op de achtergrond. Dat moet in dit kader waarschijnlijk een betrouwbare indruk wekken. Wat een niveau!
PS. Dat downloaden is nu wel gelukt…
Dat is een paar minuten geleden wel uitgebreid duidelijk geworden.
Dank!
Het is derhalve allemaal nog erger dan we al dachten. Niet alleen de behandelingen blijken voor nog minder dan 50 procent bewezen effectief te zijn, voor medicijnen geldt hetzelfde en bovendien leiden veel medicijnen tot chronische, soms dodelijke bijwerkingen dodelijk. En als er in het alternatieve gebeuren zich eenmaal in de 10 jaar een gevalletje Millecam voordoet, dan is het medische huis te klein en wordt het hele complementaire gebeuren aan de schandpaal genageld. Gevalletje “splinter-in-andermans-oog…….”.
Ondertussen werken steeds meer reguliere artsen wereldwijd samen met homeopathisch-artsen en andere complementaire geneeswijzen. Alleen Nederland is daarvoor kennelijk te klein(geestig).
Bent u ook zo’n klassiek homeopaat die graag beweert dat er al overstelpend wetenschappelijk bewijs is voor de werking van homeopathie, maar niet wil meewerken aan een dubbelblinde geneesmiddelproef à la het voorstel dat Skepsis eerder deed? http://www.skepsis.nl/geneesmiddelproef.html
In zijn reactie herhaalt hij alleen de leugens van Erik-Alexander Richter en heeft dus het bovenstaande artikel niet gelezen anders zou hij daar wel op ingaan of ingaan op de reacties eronder.
Kijk naar zijn profiel en zijn mantra van 307 niet weerlegde positieve studies over homeopathie.
“En als er in het alternatieve gebeuren zich eenmaal in de 10 jaar een gevalletje Millecam voordoet, dan is het medische huis te klein…”
Pardon!
GevalleTJE?
Een van die behandelingen die zogenaamd niet bewezen effectief is, is operereren bij blindedarmonststeking. Veel “beter” scoort ‘open surgery’ vs. ‘laparoscopic surgery’ bij appencitis, dat is bij kinderen waarschijnlijk ‘beneficial’. Bij volwassenen houden de voor en tegens elkaar in evenwicht want er is minder wondinfectie en je bent ook weer vlugger thuis met een ‘sleutelgatoperatie’, maar er is wel grotere kans op abcessen in de buikholte. Als Knelis voor appendicitis onder het mes moet, moet hij de artsen maar gaan vertellen dat opereren kwakzalverij is. Gewoon niet behandelen. (Knelis exit natuurlijk).
Als je gaat kijken waarom appendectomie niet bewezen is:
” We found no RCTs comparing open surgery versus no surgery.”
Er worden wel eens grappen gemaakt dat het gebruik van parachutes bij springen uit een vliegtuig ook ‘onbewezen’ is, want er zijn nooit dubbelblinde RCT’s gedaan. De werkelijkheid (van het Handbook of Clinical Evidence) is nauwelijks minder grappig.
Knelis heeft zijn blindedarm nog, dankzij een ouderwetse huisarts die het enkele jaren achtereen (blinde darm speelde ieder voorjaar op) godzijdank niet nodig vond om mij, ondanks hevige pijn, naar het ziekenhuis te sturen. Raad eens waardoor het uiteindelijk over ging ? Dus helaas voor jou JW, niks exit.
Ingetrokken.
Dat al uw reacties geplaatst zijn, mits zonder schelden e.d., bewijst uw ongelijk 🙂
Die Irbis/Wieffering plaatste eerder al een zwak artikel over homeopathie op infonu.nl:
http://www.donotlink.com/bSi
Uiteraard lezen we hierin weer dat de Zwitserse overheid een onderzoek naar homeopathie heeft laten uitvoeren en dat daaruit naar voren kwam dat homeopathie zowel effectief als kostenbesparend is. Shang e.a. hadden een andere conclusie getrokken, maar ja, die hadden dan ook willens en wetens de betere onderzoeken buiten beschouwing gelaten (volgens Irbis dan). Het artikel staat verder vol wonderlijke ‘feiten’. Zo zou Joop van der Reijden als CDA-staatssecretaris van VWS in 1990 de LHV benaderd hebben. Niet erg waarschijnlijk, want de beste man was al sinds 1986 geen staatssecretaris meer. Nog wonderlijker is de bewering dat Laurens Jan Brinkhorst in 2005 minister van VWS was. Brinkhorst heeft dat ambt nooit bekleed.
Er staat daar een interessante opmerking:
Als het ware vooraf al een excuus geven waarom onderzoek naar homeopatische werking negatief gaat uitvallen. Maar dan zijn ze niet zo consequent om ook alle resultaten uit het verleden te gaan betwijfelen…
Dat doet me denken aan Linus Pauling. Die beweerde in de jaren zeventig dat je met vitamine C kanker kon genezen. Toen de eerste onderzoeken deze opmerkelijke theorie niet konden ondersteunen, zei Pauling: natuurlijk niet, jullie hebben het ook alleen onderzocht bij mensen die al chemotherapie hebben gehad! Dan werkt het natuurlijk niet, want die mensen zijn al verpest. Helaas voor Pauling werd er vervolgens vervolgonderzoek gedaan waaruit naar voren kwam dat ook patiënten die nog geen chemo hadden gehad geen baat hadden bij vitamine C.
Niet genezen, maar de kans verkleinen op, dus hij stelde dat er een preventieve werking vanuit ging maar het proces van de ongeremde celdeling daarmee te kunnen beïnvloeden, dat is een heel ander verhaal., dan zul je echt wel met iets anders op de proppen moeten komen.
Pauling ging veel verder dan alleen maar wijzen op vermeende preventieve effecten. In zijn boek Cancer and Vitamin C (1979) ging het om het toedienen van vitamine C in het kader van kankerbehandelingen, dus bij mensen die de ziekte al onder de leden hebben. Charles Moertel van de Mayo Clinic testte de effectiviteit van vitamine C als kankertherapie al in 1979 en kon geen positief effect vinden:
http://www.ncbi.nlm.nih.gov/pubmed/384241
Toen begon Pauling te klagen dat het niet zo vreemd was dat Moertel niets vond, want de patiënten waren al ‘verpest’ door chemotherapie. Dus testte Moertel de theorie ook op patiënten die nog geen chemo hadden gehad (1985). Weer geen resultaat:
http://www.ncbi.nlm.nih.gov/pubmed/3880867
De ontsporing van Pauling is uitgebreid beschreven in hoofdstuk 2 (‘The Vitamin Craze’) van ‘Do You Believe in Magic’ van de Amerikaanse arts en onderzoeker Paul Offit (HarperCollins 2013). Daar ook veel informatie over de schadelijke effecten van het innemen van teveel van bepaalde vitaminen en supplementen. De Amerikaanse vitaminen- en supplementenindustrie heeft een jaaromzet van 34 miljard dollar. Dat doet nauwelijks onder voor de grote farmaceuten. Laat een orthomoleculair gelovige als Erik-Alexander Richter dáár maar eens op reageren.
Mag ik dan even een linkje naar de bespreking van dit boek geven?
http://www.skepsis.nl/blog/2013/10/de-toverkacht-van-rectale-koffie/
“Daar ook veel informatie over de schadelijke effecten van het innemen van teveel van bepaalde vitaminen en supplementen”.
Teveel is absoluut schadelijk, daar valt niets op af te dingen.
Daar draait het in de orthomoleculaire geneeskunde ook helemaal niet om.
Reguliere artsen schrijven soms ook supplementen voor, er bestaat wetenschappelijk gezien niet echt consensus over het nut hiervan, afijn ik heb daar destijds ook al een uitgebreide discussie over gevoerd met Ruud Herold, een ieder moet hieromtrent zijn eigen conclusies maar trekken.
Naar de claims van Linaus Pauling heb ik samen met een vriend serieus onderzoek gedaan, ik had de hypothese dat het waar zou zijn en hij niet, we kwamen allebei met net zo veel onderzoeken voor als tegen uit en hebben het er uiteindelijk maar bij gelaten en de consensus aangenomen dat we er niet achter konden komen.
Volg maar rustig zijn adviezen op, dat zal zijn vruchten op den duur afwerpen in je fysieke welbevinden.
The British Medical Journal’s “Clinical Evidence” analyzed common medical treatments to evaluate which are supported by sufficient reliable evidence (BMJ, 2007). They reviewed approximately 2,500 treatments and found:
• 13 percent were found to be beneficial
• 23 percent were likely to be beneficial
• Eight percent were as likely to be harmful as beneficial
• Six percent were unlikely to be beneficial
• Four percent were likely to be harmful or ineffective.
• 46 percent were unknown whether they were efficacious or harmful
Hier staat duidelijk “common medical treatments” en dat omvat geen alternatieve behandelingen.
Ik zou u toch willen vragen het artikel van Pepijn van Erp eens te lezen. Daar staat onder meer:
“Unknown effectiveness’ is perhaps a hard categorisation to explain. Included within it are many treatments that come under the description of complementary medicine (e.g., acupuncture for low back pain and echinacea for the common cold)”
‘Common’ (‘gebruikelijk’) is ook niet hetzelfde als ‘conventional’ (‘regulier’).
De bron is van een bekende Amerikaanse homeopaat en ik mag aannemen dat hij met ‘common’ gewoon regulier bedoelt. Ik kan het hem eventueel vragen.
Ah, u citeert vermoedelijk de beruchte Dana Ullman uit The Huffington Post http://www.donotlink.com/bSk de man die aardig mee heeft geholpen aan de verspreiding van de leugens rond dat ‘Zwitserse’ rapport en nooit toegeeft dat hij het mis heeft al druk je hem artikelen onder de neus waarin zijn claims regelrecht worden weersproken.
Dus u bent er 1 van het type 1 keer een fout/vergissing=altijd fout ??!! Typisch een antikwak-aanhanger. Speld in andermans oog constateren, maar de enorme balk in het eigen oog consequent blijven negeren/ontkennen
Het valt me mee dat u als klassiek homeopaat toegeeft dat het ‘Zwitserse’ rapport niet het standpunt van Zwitserse overheid weergeeft… En wat Ullman betreft is het niet zo moeilijk om pagina’s vol te schrijven met de onzin die hij heeft beweerd in de loop van de tijd.
Ik heb helemaal niets toegegeven en Dana Ullmann heeft heel veel zinnige dingen geschreven. Nogmaals, uw uitleg van ‘common’ is geheel de uwe, maar niet correct vwb dit onderhavige artikel.
Vraag t inderdaad maar aan Ullman, ben benieuwd naar zijn antwoord.
Done.
Je hoort ervan.
Cor,
I meant “commonly used” conventional medical treatments. I hope this clarifies things…
Some other good links for you are:
http://www.nytimes.com/2013/07/14/opinion/sunday/do-clinical-trials-work.html?pagewanted=1&_r=1&smid=fb-share& Do Clinical Trials Work?
http://www.bmj.com/content/346/bmj.f3666
http://www.mayoclinicproceedings.org/article/S0025-6196(13)00405-9/abstract — A Decade of Reversal: An Analysis of 146 Contradicted Medical Practices
–Dana
Met andere woorden, Ullman heeft ook slecht gelezen:
– hij heeft gemist dat het óók om alternatieve behandelingen gaat. Staat gewoon op de site van Clinical Evidence, en is hiervoor al tweemaal geciteerd. Ik ga het niet nog een keer doen;
-hij heeft gemist dat het taartdiagram niets zegt over de mate waarin de behandelingen worden toegepast of de geneesmiddelen worden gegeven.
Zoals Ben Goldacre al heeft uitgelegd (zie hierboven) is dat laatste veel belangrijker voor het beeld van de geneeskunde. 50-80% is natuurlijk nog steeds voor verbetering vatbaar en ik denk dat we heel wat sneller richting de 100% zouden gaan als we niet zoveel tijd kwijt waren aan het weerleggen van veel te rooskleurige tot ronduit leugenachtige artikelen over homeopathie en aanverwante nonsens.
Dit zegt mij niets. Pas als blijkt dat de helft van alle onderzochte behandelwijzen alternatieve geneeswijzen betreft, dan pas zou u gelijk hebben. Wat betreft het weerleggen van leugens over homeopathie: de feiten over homeopathie zijn gebaseerd op wetenschappelijk onderzoek. Als u dat onderzoek allemaal betiteld als nonsens, geldt dat vice versa voor regulier onderzoek.
Dana heeft wel een beetje moeite om toe te geven dat ie je toch wat op het verkeerde been heeft gezet, Cor.
https://twitter.com/HomeopathicDana/status/395241320970600448
(embedden werkt niet zo mooi met Disqus)
Wie graaft zich hier nu verder in de ellende ? Ik heb al meermaals aangegeven dat de stelling dat bij het onderzoek ook CAM was betrokken pas echt relevant wordt als de verhouding alternatief/regulier 50/50 zou zijn. Realiter zal het eerder 5/95 zijn, is mijn inschatting.
Typisch homeopaten gedrag van Ullman; breng ze een beetje in het nauw en ze gaan schelden; “deaf,dumb,blind, einde discussie!”.
Of ze verleggen zoals Cor simpel hun grenzen; uitkomsten zijn niet relevant als ze slechts 5% van het geheel uitmaken, pas bij 50% gaan ze de uitkomsten bestuderen. Dat is nu homeopatische wetenschap
Ik zou die Twitterdiscussie saven en inlijsten 🙂
Is dit dezelfde Cor die een tijdje geleden even zou bewijzen dat homeopathische middeltjes het ontstaan van schimmelculturen in niet steriele fles bevorderen?
Het zou Cor van der Meij kunnen zijn, die hieronder een schouderklopje van Ullman krijgt.
http://hpathy.com/book-reviews/homeopathic-care-for-cats-and-dogs/
Heel goed mogelijk, alleen die Cor noemt op zijn website (http://www.donotlink.com/bUQ ) heel bescheiden slechts 11 onderzoeken die de werkzaamheid van homeopathie zouden aantonen (waaronder uiteraard Reilly, Kleijnen en ene “Klaus Kinde”). Onze Cor noemt er eerst 543 en later 19.000.
Van Cor van der Meij zijn er 2 volgens LinkedIn:
http://nl.linkedin.com/pub/dir/Cor/Van+Der+Meij
Onze Cor citeert niet eens uit die 11 onderzoeken.
Volgens mij is het dezelfde persoon. Cor 2 op LinkedIn is een lege huls met 0 connecties. Cor 1 heeft een link naar de website die ik noemde en naar zijn blog op hpathy.
Vreemd, waarom zou Cor van der Meij twee afwijkende LinkedIn profielen hebben? Dat stinkt.
Misschien is de één de oertinctuur en de ander het gepotentieerde middel. 0 connecties moeten we dan lezen als Ø connecties. 😉
🙂 ik hoor geen ontkenning…
Ja, klopt, maar nadat zijn vrouw hem er op had gewezen dat het niet zo’n best proefje zou zijn, zag hij daar maar van af (link )
Om af te zien van een proef met 30 flesjes (bijv 15 met 200C Sulphur en 15 placebo of iets anders) die hij zou indelen, had hij wat waterigere uitvluchten (link )
‘Knelis’=’Robinhoed’ uit de ellenlange discussie onder https://kloptdatwel.nl/2012/07/09/homeopathie-en-overheidsbeleid-hoe-het-was/
Elke idioot kan wel beweren dat het “common” was.
Als u gewoon zelf even de 2004 versie download, link zie boven in het artikel. En dan zoeken op homeo, acup of echina. Dan kunt u zelf constateren dat die in een aantal gevallen mede onderzocht zijn en onder welke (jammerlijke) categorieën ze steeds weer vallen.
Dan kunt u ook zelf vinden dat die in rapportages ná 2004 vermeerderd meegenomen zouden worden.
“Eigen ervaring” heet dat, a common expression among homeotherapists.
Links om of rechts om, feit blijft dat reguliere medicijnen en therapieen slecht scoren. En dat onder het mom van wetenschap veel zaken veel fraaier worden voorgesteld dan de rauwe werkelijkheid van onafhankelijk onderzoek aantoont.
Oh, u geeft nu toe dat in de database homeo, acup of echina voorkomt? Dat is snel, u lijkt Overtoom wel.
Dat is natuurlijk ook “common”, dat wil zeggen, dat geldt ook voor alternatieve geneeskunde zoals u welbekend.
Zie:http://www.kwakzalverij.nl/833/De_roze_bril_van_de_homeopathie
Goed dat u Shang noemt (of juist niet). De grootste charlatan en fraudeur mbt onderzoek naar de werking van homeopathie.
Uit 121 wetenschappelijke onderzoeken naar homeopathie precies diegenen eruit pikken (9 wel te verstaan) waarbij homeopathie niet werkt en dan zeggen dat wetenschappelijk met een meta analyse is vastgesteld dat homeopathie niet werkt…………..
Jammer dat u een gerespecteerde onderzoeker en zijn team wegzet als charlatans. Goede onderzoekers gaan niet blind tellen in beschikbaar onderzoek, maar stellen eerst vast welke onderzoeken van voldoende kwaliteit zijn om ‘mee te nemen’. Dan kijk je dus naar blindering, randomisering, aantal deelnemers e.d. Dat is precies wat Shang et al. gedaan hebben. Helaas is veel onderzoek naar homeopathie van slechte kwaliteit. Zulk onderzoek bekritiseren en uitsluiten in een meta-analyse is de taak van een serieuze wetenschapper.
Shang et al. zijn echt niet de enigen die negatieve conclusies trekken ten aanzien van de homeopathie. Het Belgische Federaal Kenniscentrum voor de Gezondheidszorg concludeerde in 2011 precies hetzelfde als Shang, zelfs zonder diens analyse mee te nemen in zijn eigen analyse:
https://kce.fgov.be/sites/default/files/page_documents/kce_154a_homeopathie_in_belgi%C3%AB_0.pdf
Maar we kunnen natuurlijk ook gewoon kijken naar de praktijk in Nederland. Er zijn ca. 1600 geregistreerde homeopathische geneesmiddelen te koop. Uit het feit dat niet één ervan tegenwoordig nog met indicatie verkocht mag worden, kunnen we afleiden dat van niet één daarvan de werking wetenschappelijk bewezen is. Plaatsen we dat in een taartdiagram zoals hierboven, dan weet ik wel welke categorie oververtegenwoordigd is.
Onderzoek naar homeopathie als slecht kwalificeren zonder wetenschappelijke onderbouwing is een vorm van fraude.
Zo lang niet ieder positief homeopathisch wetenschappelijk onderzoek wordt weerlegd met nieuw onderzoek met negatief resultaat, kan men oeverloos blijven beweren dat homeopathie niet werkt, maar blijft het bij gezwets in de ruimte.
Zoals gezegd, het onderzoek van Shang is ontmaskerd.
Tegenover het Belgisch onderzoek kan ik een Italiaans wetenschappelijk onderzoek naar homeopathie zetten dat positief was.
Wat betreft het registreren van homeopathisch geneesmiddelen, dat is een geld- en tijdskwestie, geen kwestie van niet kunnen aantonen.
Toe maar, fraude maar liefst.
En als een ander homeopathie als onwerkzaam karakteriseert, is dat niet waar en wordt deze site zwart gemaakt.
Uw mening is op zijn minst zeer eenzijdig en u ziet slechts wat u graag wilt zien.
Nogmaals: laten homeopaten en andere alternatieven nu eerst maar eens een aantal zeer eenvoudige proefjes doen. Welke, dat is op deze site al vaak genoeg aan de orde geweest, dat zou u zo kunnen opzoeken. Maar ik weet het antwoord al tevoren: men vindt dat niet nodig, men verschuilt zich achter anecdotes en verdraaiing van feiten.
En dan durft u over fraude te spreken?
Bestudeert u oa dit eens, voordat u zich weer verslikt in ‘eenvoudige proefjes en anecdotes’.
dcscience.net/Overview-of-positive-research.pdf
En oja, pas als u al dit onderzoek kunt weerleggen met nieuw wetenschappelijk onderzoek dat 1 voor 1 aantoont dat het positieve onderzoeksresultaat negatief blijkt te zijn, en u dit bovendien heeft gedaan voor alle 543 andere wetenschappelijke onderzoeken naar homeopathie, pas dan mag u van mij het woord ‘anecdote’ relateren aan homeopathie.
Het is wel grappig dat je naar dat document linkt via de site van David Colquhoun, iemand die verstand van zaken heeft waar het kwakzalverij betreft. De link komt van een wat ouder blog van hem http://www.dcscience.net/?p=555 en staat in het volgende stukje:
Redeloos, reddeloos, hopeloos…
Kunt u mij uitleggen waarom het onredelijk is van bedrijven met een jaaromzet van meer dan 600 miljoen euro – zoals Schwabe en Boiron – te eisen dat zij hun claims met deugdelijk wetenschappelijk onderzoek onderbouwen? Een tijdkwestie kan het ook niet zijn. Men heeft meer dan 200 jaar gehad om het bewijs te leveren.
Dat moet u aan hen vragen, ik gebruik geen complex-homeopathie.
U kunt niet zelfstandig denken als het over complex-homeopathie gaat? Weer zo’n verlegging van de grenzen als het u uitkomt.
Van al die honderden zogenaamde positieve onderzoeken waar u mee schermt, hoeveel daarvan betreft complex-homeopathie? Wilt u die nu schrappen?
Het antwoord is natuurlijk eenvoudig, het bewijs is er niet, ze weten dat ze nat gaan. Daarom hebben ze ook al hun geld in lobbyen en processen gestoken in plaats van RCT’s.
Het artikel van Shang is wat lastig om te lezen, maar ze hebben om te beginnen een flink aantal RCT’s genomen van homeopathische middelen. Vervolgens hebben ze bij *dezelfde* indicaties reguliere RCT’s genomen. Dat is natuurlijk al een beperking want je krijgt eigenlijk geen ethische goedkeuring om homeopathie te toetsen als het gaat om een kwaal waarvoor al goede middelen bestaan. Het is dan ook niet verwonderlijk dat de desbetreffende reguliere onderzoeken niet zo bijzonder veel te zien geven. Nu had men op die manier onoverzienbaar veel reguliere onderzoeken, waaruit men er volgens een lotingsproces evenveel heeft getrokken als men aan homeopathische onderzoeken had.
Er werd ook nog gekeken naar hoe de ‘beste’ onderzoeken in beide groepen scoorden, en een tamelijk ingewikkelde statistische analyse gebruikt om alles met elkaar te vergelijken.
Het idee was dat er bij medisch onderzoek van alles misgaat, bias (ook de publicatiebias die Kleijnen et al. al in 1991 verdachten) komt net zo goed voor bij regulier onderzoek als bij alto-onderzoek.
De kritiek van homeopaten (die allemaal onze landgenoot Lex Rutten napraten) richt zich op allerlei zaken. Zo zou men de ‘beste’ onderzoeken op een heel rare manier gekozen hebben. Maar als je beter kijkt is het gewoon naar aantal deelnemers.
Ik heb zelf gekeken naar de acht zogenaamd beste onderzoeken van homeopathie. Dat is een rommeltje.
Overigens is er in 1991 behalve dat onderzoek van Kleijnen et al ook nog een meta-analyse geweest van Hill en Doyon. Kleijnen et al. hadden een soort kwaliteits-score gebruikt analoog aan wat de zelfde onderzoeksgroep met acupunctuur had gedaan. Het kwam erop neer dat er neer een heleboel aspecten werd gekeken ongeveer zoals je proefwerken voor scholieren of eerstejaars studenten waardeert. Dan geldt: 5,5 is afgerond 6 is geslaagd. Voor volwassen wetenschappers! Hill en Doyon hadden maar naar 1 ding gekeken, namelijk of er correct gerandomiseerd was. (Een onderzoek dat een 8 scoorde bij Kleijnen et al. had de Wageningse methode gebruikt, en deed niet mee bij Hill en Doyon.) Het overduidelijk frauduleuze oscillococcinum onderzoek van Ferley et al. deed wel mee bij Hill en Doyon. Hill en Doyon keken ook niet naar hoe sigtnificant alleen maar naar positief of negatief. Dat was 50/50, conclusie: werkt niet.
Hier geldt hetzelde: kritiek op de methodiek wil niet zeggen dat de resultaten onjuist zijn.
Daar gaan we weer, homeopatische wetenschap, de methodiek doet er niet toe, als de resultaten maar positief zijn (voor homeopathie).
Er bestaan geen “juiste” of “onjuiste” resultaten bij foute methodiek, alleen ongeldige resultaten.
Regulier onderzoek is vele malen erger: fraude, gefingeerde resultaten, verdraaide resultaten, net zo lang onderzoek doen tot het resultaat positief is, enzovoorts. De pot verwijt de ketel, zij het dat in de homeopathische pot een flauw aftreksel (verdund zogezegd) zit van de reguliere plant genaamd hoogfrequente fraudeberg.
Zegt wie ? Nogmaals, een zwakke methodiek wil nog niet per definitie zeggen dat het eindresultaat niet deugt. Dat kan alleen aangetoond worden met nieuw onderzoek. Er is nog HEEL VEEL werk aan de winkel voor jullie kluppie: zo’n negentienduizend onderzoeken. Pas als die allemaal negatief uitpakken kan met enige zekerheid gesteld worden dat homeopathie niet werkt.
Ziehier de omgekeerde homeopatische bewijslast:
Er zijn 19.000 methodisch zwakke onderzoeken die zeggen dat in 52 gevallen (of soortgelijke randgevallen) van de 100 homeopathie werkt.
Nu krijgen de regulieren de bewijslast om alle 19.000 onderzoeken over te doen om ze alle 19.000 te ontkrachten. Want als er maar één onderzoek overblijft dat niet ontkracht is, dan werkt homeopathie.
Kortom, de lat voor homeopaten ligt bij 50+% en die voor haar tegenstanders op 100%. Hoezo fraude?
19.000? Er zijn naar schatting 3000 homeopathische middelen, Elk met 1000 geneesmiddelbeelden. Dat zijn 3.000.000 middel-beeld combinaties. Moeten ‘de regulieren’ nu 3.000.000 onderzoeken gaan doen om die te ontkrachten?
Veel van die 19.000 ‘onderzoeken’ zijn trouwens niet meer dan gevalsbeschrijvingen. Patiënt was ziek, kreeg middel, werd beter. Zelfs in dat ‘Zwitserse’ report kwamen ze met iets dergelijks aanzetten.
Kom nou eens met 1 behoorlijke geneesmiddelproef.
Ik begrijp dit niet zo goed. Je kunt 1 keer degelijk bewijzen dat homeopathie werkt en ook nog wel 10 keer, maar maakt de 100e keer de werking beter ? Ik heb nergens gezegd dat al die negentienduizend onderzoeken perfect zijn, noch dat overal blijkt dat homeopathie werkt. Maar er zijn meer dan voldoende wetenschappelijke onderzoeken, waaruit blijkt dat homeopathie werkt. En daarvan is nog nimmer, in tegenstelling tot bv. de hooggeprezen en later niet beter dan placebo-werking van antidepressiva, door nieuw onderzoek bewezen dat ze niet deugen.
Wat mij betreft ligt de lat voor iedereen even hoog en fraude bij homeopathisch onderzoek is bij mijn weten nog nimmer voorgekomen om maar even antwoord te geven op uw laatste opmerking.
Als u uw eigen woorden niet zo goed begrijpt, wat snapt u dan wel?
U beweert zelf dat alle 19.000 “onderzoeken” ontkracht moeten worden, ik hoef u toch niet op uw eigen reacties te wijzen?
In uw methode kunnen 18.999 onderzoeken wijzen op een bolvormige aarde, maar als slechts 1 onderzoek zegt dat de aarde plat is, dan is dat ook zo.
Dan moet u nu niet alweer de zaken anders gaan voorstellen door te zeggen dat u nergens heeft beweerd dat die 19.000 perfect waren of allen positief voor homeopathie waren.
http://www.homeopathy-soh.org/attachments/2011/04/PositiveHomResearch.pdf
Als ik uw krakkemikkige wetenschappelijke methoden blootleg, gaat u dan met nietszeggende links antwoorden?
Laten we eens even teruggaan naar het hoofdonderwerp, want over homeopathie worden we het kennelijk nooit eens.
“Medische wetenschap blijkt kwakzalverij.”
Ik voeg hier even een statistisch overzicht toe uit 1997, waarmee deze stelling wordt onderstreept.
http://www.ourcivilisation.com/medicine/usamed/deaths.htm
O ja, en even terzijde: u kunt veel van homeopathie beweren, maar dat homeopatische behandelingen de 3e doodsoorzaak is in de USA, dat nooit. Die plek blijft gereserveerd voor “iatrogene oorzaken”. O nee, misschien halen ze nog wel eens zilver of zelfd goud, wie zal het zeggen. De farmamultinationals doen hun uiterste best, maar helaas alleen als het vette winst oplevert !
In 1991 was er ook een meta-analyse naar homeopathie met hele andere uitkomsten dan Shang. Vergeten ? Ik niet:
In 1991 the British Medical Journal released an article written by three epidemiologists from the Netherlands5 that has been a frequent source for discussion ever since it was published. In it, the authors looked at 105 clinical trials on homeopathy. Of these, they found that 81 showed a statistically significant benefit from homeopathy. The authors also divided these trials into those covering specific conditions, to compare the success or otherwise of this therapy for particular diseases. For example, 5 out of 5 of the clinical trials for hay fever showed a positive result and 8 out of 10 trials looking at mental or emotional problems showed a beneficial effect, while 6 out of 7 trials for infection showed that homeopathy could effectively relieve the problem.
Van Ullman gekopieerd? Gelet op de 5 achter Netherlands is het in elk geval niet uw eigen tekst. Wees zo goed het originele artikel, dat u kennelijk niet gelezen hebt, er even bij te pakken:
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1668980/
“At the moment the evidence of clinical trials is positive but not sufficient to draw definitive conclusions because most trials are of low methodological quality and because of the unknown role of publication bias. This indicates that there is a legitimate case for further evaluation of homoeopathy, but only by means of well performed trials.”
Voor homeopathie geldt helaas dat naarmate het onderzoek beter is, de resultaten van deze geneeswijze slechter zijn. In plaats van te eisen dat de tegenstanders al dat beroerde onderzoek over moeten gaan doen, kunt u beter gewoon accepteren dat u een geloof aanhangt. Dat staat u vrij, maar verwar het a.u.b. niet met wetenschap.
“Voor homeopathie geldt helaas dat naarmate het onderzoek beter is, de resultaten van deze geneeswijze slechter zijn.”
Dat maken anti-homeopathiefanaten ervan, zonder ooit met wetenschappelijke bewijzen te komen. graag nieuw wetenschappelijk onderzoek van bestaande onderzoeken, waaruit blijkt dat eerdere positieve resultaten niet blijken te kloppen. En dat van AL het onderzoek naar homeopathie, dus niet met 1 foute meta-analyse aankomen zetten van ene Shang, want dat heb ik al pangpang (chinees voor afgeschoten).
“dus niet met 1 foute meta-analyse aankomen zetten van ene Shang, want dat heb ik al pangpang (chinees voor afgeschoten).”
Wat een niveau. In plaats van met inhoudelijke kritiek op het onderzoek komt u met flauwe woordgrapjes omdat een van de onderzoekers een Aziatische naam heeft. Treurig.
Ik heb al eerder toegelicht aangegeven welke fraude Shang & co hebben gepleegd. L-e-z-e-n !
Weet u wat ik nu zo jammer vind? U komt hier met veel kabaal binnen met de (inmiddels ingetrokken) mededeling dat dit weblog eenzijdig is en uw afwijkende mening wel niet geplaatst zal worden. Vervolgens blijken de mensen hier tot uw verbazing wél met u in discussie te willen gaan. Velen (zeker Jan Willem Nienhuys) geven u gedetailleerde informatie over hoe je de BMJ-gegevens moet interpreteren en waarom veel wetenschappelijk onderzoek naar homeopathie ondeugdelijk is, zodat je er geen conclusies uit kunt trekken. In uw reacties negeert u alle gemotiveerde kritiek en gaat u ons voorhouden dat we moeten l-e-z-e-n, terwijl evident is dat u degene bent die niet eens het oorspronkelijke artikel, de reacties daarop of de onderzoeken waarnaar u verwijst gelezen hebt. Verder beweert u op gezag van Ullman eerst dat de BMJ-database geen onderzoek naar CAM bevat, om vervolgens doodleuk te beweren dat dat wél het geval is, maar dat het niet relevant is omdat het te weinig is. U bent kortom helemaal niet geïnteresseerd in serieuze discussie.
Is Nienhuys de enige autoriteit op dit gebied ? Is hij de enige ter wereld die uitmaakt wat er wel of niet deugt aan homeopathisch onderzoek ? En dat daar uit de conclusie mag worden getrokken dat het ‘dus’ niet werkt ? Er is voldoende wetenschappelijk onderzoek waaruit dat WEL blijkt en, voor de laatste keer, wie beweert, moet bewijzen, zo werkt dat in de wetenschap. Bewijzen van zogenaamd ondeugdelijk wetenschappelijk onderzoek tellen alleen als dit weerlegd wordt met nieuw wetenschappelijk onderzoek, voor de laatste keer herhaal ik dit nog een keer.
U mag het best nog een keer herhalen hoor, maakt toch niets uit.
Als een zuinigheidstest van een benzine-auto in feite met een dieselauto is gereden, hoef ik alleen dat aan te tonen. Dan hoef ik niet een benzine-auto te bouwen om mijn gelijk aan te tonen.
Weer een slechte vergelijking: auto’s verbruiken in de praktijk 10 tot 50 procent meer. En alle auto-consumenten pikken dat ook nog braaf !
En nogmaals: geef nu eens een keer gewoon toe dat wetenschappelijk onderzoek alleen weerlegd kan worden met nieuw wetenschappelijk onderzoek. Zo werkt dat nu eenmaal in dat wereldje en dus zit u erin gevangen.
Ah, u begint het te snappen, alleen wilt u het nog niet toegeven.
De consumenten pikten het helemaal niet omdat ze merkten dat het verbruik veel hoger lag. Toen gingen ze eens kijken hoe die tests uitgevoerd werden en toen bleek dat er speciale snoeiharde banden gebruikt werden. Grills en naden werden dichtgeplakt. Alle stoelen eruit gesloopt. Et cetera.
Alleen door aan te tonen dat de methode niet deugt mag de zuinigheidstest verworpen worden zonder zelf de test over te doen. Ziehier de zwakke homeopatische testen.
Dacht het niet. Consumenten blijven gewoon doorkopen, de ANWB doet net of haar neus bloedt (verkoopt zelf nieuwe auto’s) en voorlopig verandert er nog helemaal niks. En wat homeopathisch onderzoek betreft: het is, zeker als antikwakzalvers, de makkelijke weg om te beweren dat al het onderzoek naar homeopathie niet deugt. De moeilijke, maar enige wetenschappelijk verantwoorde weg, is om alle onderzoeken over te doen en wetenschappelijk aan te tonen dat er niet 1 positief is. Zo lang dat niet gebeurt, blijft het geroeptoeter van mensen die principieel tegen homeopathie zijn.
U liegt of u kunt ook nog niet eens het simpelste onderzoekje doen hé?
30 seconden googelen, artikel uit 2011:
http://www.anwb.nl/auto/nieuws/2011/april/top10-s-zuinige-auto-s-met-werkelijk-verbruik
Gut o gut, indrukwekkend hoor, de top-10 van zuinige autootjes, die ze dan zelf kunnen verkopen. MAAR ONDERTUSSEN NIET WILLEN VERTELLEN welke auto’s het meeste ongunstig afwijken van de fabrieksopgave, noch ANWB-leden willen steunen bij het via juridische weg aanpakken van deze criminele autofabrikanten.
Moet ik u iedere keer aan uw eigen woorden herinneren?
Alweer verdraait u het verhaal, aal in een emmer snot.
Nee, die aal bent U. U beweert dat de ANWB opkomt voor haar leden, maar dat doen ze he-le-maal niet mbt dit onderwerp. Als u recent naar TROSRADAR had gekeken had u dat rechtstreeks uit de mond van de presentatrice kunnen horen.
Waar heb ik dat gezegd? Waar?
Alweer verdraait u het verhaal, aal in een emmer snot.
Zullen we de auto’s en de ANWB er maar even bij laten zitten, het punt is wel duidelijk, dit levert verder niets nieuws op in de discussie met Cor. Niet dat de rest wel wat oplevert 😉 maar dit is wel een erg off-topic zijpaadje.
Citaat:
“Om teleurstellingen te voorkomen hebben ANWB en Stichting Natuur en Milieu besloten om voortaan een indicatie van het werkelijk verbruik in de Top10’s op te nemen.”
Als u dat denkt heeft u gewoon geen regel “regulier materiaal” gelezen. Hieronder een buslading onderzoekers die hetzelfde beweren. Pas op, dat artikel bevat Shang!
http://www.kwakzalverij.nl/833/De_roze_bril_van_de_homeopathie
Sorry, maar er wordt NIETS wetenschappelijk weerlegd. het zijn slechts meningen, dat mag, maar het is geen wetenschappelijke weerlegging.
Ah, daar is hij.
Wetenschap is slechts een mening.
De ultieme drogreden bij gebrek aan argumenten.
Wat zei ik in het begin ook alweer, aal in een emmer snot?
Niet van Ullman, maar van Medhurst: http://www.donotlink.com/bSx
In dit artikel van Kleijnen et al. werd ook gekeken naar kwaliteit. Het artikel was onderdeel van het proefschrift van Kleijnen, dat staat bij mij in de kast. Je kunt de resultaten van Kleijnen ook als vol;gt samenvatten.
107 onderzoeken, daarvan waren er 16 die naar eerstejaarnormen een voldoende scoorden (60 of meer punten op een schaal van 100). Omstreeks dezelfde tijd analyseerden Hill en Doyon hetzelfde. Zij vermelden van deze 16 er zes niet, onder meer wegens afwezigheid placebogroep of ‘Wageningse’ randomisatie. Bij de overblijvende 10 is het als volgt gesteld: 6 onderzoeken (met samen 921 deelnemende patiënten) waren positief en 4 onderzoeken (met samen 2216 patiénten) waren negatief.
Bij die positieve waren het bekende pollenonderzoek van Reilly, en de overduidelijk gefraudeerde onderzoeken van Brigo naar migraine en oscillococcinum van Ferley.
Bij de latere meta-analyse van Linde is ook gebleken dat als je serieus naar de kwaliteit van de onderzoeken kijkt er niks p[ositiefs over homeopathie is te vertellen.
Het zogenaamd beste onderzoek in de homeopathie begint met te vertellen dat men begon met 1000 doses middel te randomiseren, maar dat er maar 500 gebruikt werden – zonder ook maar enige informatie over de 500 ‘afvallers’.
Er schijnen rond de negentienduizend onderzoeken te zijn naar homeopathie. Je hebt er dus nog wat te gaan en dan nog. Kritiek op de gebruikte methode wil niet per definitie zeggen dat de resultaten niet deugen. Dat kan alleen weerlegd worden met een nieuw opgezet onderzoek, waarbij het eerdere positieve resultaat negatief wordt bevonden. Het is de bekende truc van anti-homeopaten:
kritiek op de gebruikte methode is niet voldoende om de resultaten te weerleggen.
homeopaat: “Ik heb wederom een bewijs voor de werking van homeopathie”
skepticus: “Hoe ziet dat onderzoek er precies uit?”
homeopaat: “Ik heb het antwoord gewoon uit mijn duim gezogen.”
skepticus:”Hmm, ‘uit je duim zuigen’ staat nu niet echt bekend als een wetenschappelijk betrouwbare methode”
homeopaat: “Kritiek op de gebruikte methode wil niet per definitie zeggen dat de resultaten niet deugen”
http://www.hpathy.com/medical-cartoons/changing-their-tune/
Haha voor Pepijn:
http://www.youtube.com/watch?v=BNsrK6P9QvI
Knelis, weet je al dat er in Nederland én België helemaal géén, nada, no homeopaters zijn die hun eigen “sterke middelen” (naar keuze) kunnen herkennen? De ‘bewijs’ roepers durven nooit of mogen niet.
Logisch. Kun jij ruiken dat er koper in je lijf zit ? Toch zit het er…..
Het punt is dat homeopaters dat níét kunnen, zelfs niet met die extra sterke middelen uit je cartoon, geenéén. Ofwel met andere woorden als er een verkeerd etiketje opzit weet jullie niet wat je geeft en kan je er ook niet achter komen. (Stel dat jullie bedrogen worden door een Big Homeo etiket plakmachine, per ongeluk, niet voor geld ofzo…)
Ja en ? Ik hoef het toch ook helemaal niet achteraf te kunnen detecteren ? Ik maak de middelen zelf, kwestie van driedubbel checken en meegeven.
De facepalm server is even stuk….
Jij kan het niet, maar iedere andere homeopater ook niet! Al check jij vier en een half keer. Als jij een anti gele bultjes middel zelf maakt, dan vinden de andere homeopaters echt geen mensen die gele bultjes krijgen als je je middeltje meegeeft. Laat staan dat ze het verschil zien tussen jou middeltje en een middeltje met “niks”. En andersom geldt dat voor jou ook, je kan geen verschil maken. Voor wat jij meegeeft is je “kunde” dus van geen enkele waarde. Kleuters kunnen elkaar ook ‘genezen’ met waterdrankjes en dat gaat net zo goed. (Al zijn die met siroop toch iets beter.)
Je beweert dus eigenlijk dat het allemaal ‘water’ is ?
Zou bijna zeggen, kom ‘s langs, dan zal ik je ‘s een middel geven en dan zullen we zien wat er gebeurt. Ik heb mensen genezen die achteraf zeiden dat ze niet geloofden in homeopathie. Hoeft ook helemaal niet, want het werkt toch wel, mits het goede middel wordt gegeven uiteraard.
Nee, ik beweer dat er geen homeopaters zijn die een verschil tussen ‘water’, in jou geval, en een middel kunnen maken. Als je zou kunnen ‘zien’ wat ‘er gebeurt’ dan kan je het namelijk achteraf wel detecteren. Iets wat je net nog zei niet te hoeven kunnen en wat je ook niet kan als je bijvoorbeeld een zelfgemaakt maar ongeetiketteerd middel van een collega zou krijgen. Overigens haal je hiermee ook het hele systeem van ‘proovings’ onderuit en blijkt dat er onder de echte, kuch, kwakkers rondlopen waar ze niet op letten.
Bar slechte zaak niet, als je je collega’s niet kan controleren.
Oh, en vergeet niet dat het bewijs dat je iets kan wel bij jou ligt net als bij een proefwerk. En er is een leuk proefje (of proovje zo je wil)! Wil je meedoen?
Nou Mopje, Knelis biedt aan je een middel toe te dienen en het effect te ervaren, een beetje skeptica gaat toch op een dergelijk voorstel in. Of ben jij alleen maar een praatjesmaakster.
Nu zou je het eens persoonlijk kunnen ervaren.
Dit is toch een mooi concreet voorstel.
Anders blijft het bij wat geneuzel over en weer, een beetje polemiek, (welles, nietes), dat schiet toch niet op,
Ga jij eens elders trollen. Lees dit eens, het gaat hierover:
https://kloptdatwel.nl/2013/10/28/natuurgeneeskundigen-medische-wetenschap-blijkt-kwakzalverij/#comment-1102225590
Er is hier geen enkele homeopater die kan controleren wat het ‘effect’ van zo’n zogenaamd middeltje is. Die proovings hebben ze namelijk ook al niet in de vingers.
Merkwaardig dat alle gemakkelijk herkenbare en even gemakkelijk weerlegbare kwakzalfargumenten toch steeds maar weer langskomen. Het lijkt wel of men gelooft dat wanneer je onzin maar genoeg herhaalt, het vanzelf een keer warheid wordt.
Knelis heeft duidelijk de recente geschiedenis en het sprookje van honderdvijftig jaar geleden nog niet helemaal op zijn netvlies. Een beetje beginner in het doktertje spelen denk ik. Iets onderzoeken loopt al gauw spaak, dat geeft weinig hoop voor zijn patiënt.
Wat zou hij eigenlijk met de overblijfselen van een eigengemaakt verschrikkelijk Middelium Tennisellebogium C30 doen? Toch maar stiekem door de wc spoelen? Zo’n homeotheek staat sneller onderwater dan je hypotheek.
PS Dat wordt een ramp als ze dat bij de waterzuivering er weer allemaal uit moeten halen.
Dat valt wel mee Mopje, dan spoel je er gewoon wat C30 Antitennisellebogium achteraan. Geloof doet de rest.
Haha, ik begrijp nu dat Knelis “enkele” melksuikerkorrels oplost in water met “wat alcohol” en zo zijn ‘middels’ maakt. Dan heeft ie ook geen Tennisellebogium C30 nodig. Anti Controlerium 3X? NSA?? Oh hemel….
Misschien kan de heer Knelis even het uitstekende Skepsisboekje lezen van van der Smagt, dan is hij helemaal bij. Het is een dun boekje waarin desalniettemin alle feiten staan. Er is ook meer literatuur zoals – ik noem er maar een – het uitmuntende en nog steeds zeer bruikbare proefschrift van de Jongh uit 1943. Dat kost aanzienlijk meer leestijd maar het is nog steeds heel leesbaar en bruikbaar en volledig.
Ik snap nog steeds niet wat je precies bedoeld. Ik los de homeopathische korrels van een bepaalde geneesmiddel op in water en dan zie je inderdaad geen verschil met een flesje met alleen water. Echter, water doet doorgaans lang niet zo veel als een homeopathisch geneesmiddel, hoewel een flesje water soms ook als een placebo kan werken. De schatting is dat alle geneesmiddelen gemiddeld 40 procent placebowerking hebben, ongeacht regulier of homeopathie.
Haha, oh hemeltje! Wát doe je? Het is duidelijk dat je het homeopateren niet snapt….
http://www.youtube.com/watch?v=W0gjuTAaTUw
En zelf maken ook niet.
ps lees deze ook nog eens! https://kloptdatwel.nl/2013/10/28/natuurgeneeskundigen-medische-wetenschap-blijkt-kwakzalverij/#comment-1102572619
begint-ie weer met een ongeblindeerde proef met 1 proefpersoon…
Dan heeft ie wel het aantal “onderzoeken” op 19.001 gebracht 🙂
Kom jij nu maar eens met de eerste wetenschappelijke tegenproef, waaruit blijkt dat een eerder positief wetenschappelijk resultaat van de werking van homeopathie negatief blijkt te zijn. Tot die tijd voer ik geen discussie meer over het ongefundeerde negatieve standpunt van de antikwak-club tav homeopathie.
Ik denk dat om te beginnen het lezen van een eenvoudig leerboekje scheikunde voor de middelbare school volstaat. Let vooral op bij de behandeling van “Avogadro”! “Tegenproeven” zullen dan niet meer nodig zijn, vooropgesteld dat u met machten van 10 kunt rekenen.
Avogadro kon in al zijn ‘wijsheid’ niet bevroeden dat er in homeopathische potenties van boven zijn beroemde getal toch nog nanodeeltjes van de uitgangsstof blijken te zitten……
Oftewel, Avogadro is theorie, de praktijk is altijd weerbarstiger.
“Nanodeeltjes” ja hoor, gewoon een modewoord gebruiken, dat zal wel indruk maken.
U valt door de mand, ook nanodeeltjes komen na extreme verdunning niet meer voor in uw watertjes. Nanodeeltjes zijn niet kleiner dan deeltjes, atomen of moleculen, eerder groter.
Wat heeft u nog meer? Paradigma? Quantum?
Even voor de goede orde: ik verzin NIETS zelf. Even googelen en u vindt het onderzoek over naodeeltjes waar ik op doel.
Nee. Stuurt u maar een link. Wie beweert bewijst. Ik ben uw loopjongen niet.
U heeft overduidelijk geen interesse in homeopathie. En daar moet ik moeite voor gaan doen ?
Wie beweert bewijst.
En er zijn honderden meelezers.
“Nanoparticles homeopathy”, ‘t is ech nie so moeluk.
Jij bent echt de kluts kwijt. Eerst oplossingen gebruiken waar het laatste molecule of atoom is verdwenen en dan nu komen aankakken met nanoparticles? Het is voor jou toch ook ech nie so moeluk om te snappen dat een pot met verf bijvoorbeeld niet echt homeopateren is.
Mopje, je hebt echt een beetje bijscholing nodig merk ik.
Wij als homeopaten hebben nooit beweerd dat er geen deeltjes van de uitgangsstof in homeopatische potenties zitten. Dat is nu juist het “sterkste” punt van de antihomeopaten.
Overigens, de potenties LM 1 t/m 4, C 1 t/m12, D1 t/m 24 bevatten sowieso al Avogadro-deeltjes van de uitgangsstof.
Tot slot, nanodeeltjes zijn nog steeds heel geringe hoeveelheden. Dit in tegenstelling tot de hoge gifdoseringen van reguliere medicatie.
Hoe verzin je het, die bestaan niet.
Hoe verzin je het, het is zelfs taalkundig niet juist.
Mij is verteld dat een kenmerk van goede wetenschappers is dat zij openstaan voor nieuwe ontwikkelingen/ideeen. daartegenover staan mensen, die van nieuwe dingen niets willen weten.
Zijn dat ook wetenschappers of zijn het fundamentalisten, die star blijven vasthouden aan hun idee over de werkelijkheid ?
Ik weet dat goed opgeleide mensen geen fake termen gaan verzinnen die ook nog eens intrinsiek onjuist zijn. Maurice de Hond verzon “digibeet”, wat taalkundig het tegengestelde betekent van wat hij bedoelde.
Door die “Avogadro-deeltjes” en dat “nanodeeltjes zijn […] hoeveelheden” toont u aan dat u dure woorden wil gebruiken om indruk te maken, maar dat u niet weet wat ze betekenen en ze daarom verkeerd gebruikt. Dat kunt u niet wegmoffelen door op de man te gaan spelen met “openstaan voor nieuwe ontwikkelingen/ideeen”. De dikke Van Dale, daar moet u mee komen.
Ja tuurlijk, maar die C12 of D24 is één(1) druppeltje in al het zeewater op Aarde. Echte homeopaters hebben het pas over echt “sterk spul” als je dat druppeltje in 1 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 000000 keer de hoeveelheid water op Aarde laat vallen.
Je denkt nu weer theoretisch volgens Avogaatje. 1) De praktijk is altijd anders en 2)bovendien vergeet je het effect van verdunnen en schudden. Vooral door dat laatste kom je heel anders uit dan met Avogadrotje.
Nee, dit is ‘jullie’ praktijk! Als je in deeltjes gaat denken is het eenvoudiger. Niet Avogadro deeltjes, die kan je zomaar in je middel hebben. Of nanodeeltjes, ook goed, dan is het nog makkelijker. Maar als je een beetje verdunning maakt van een particle met alle particles die we in het heelal hebben, bijvoorbeeld elektronen, fotonen, protonen en dat soort shizzle dan hebben jullie nog maar ongeveer 1 00000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 0000000000 extra universums nodig. Dat is dan je verdun effect, daar wil je een beetje aan schudden nog? Mij best.
Het blijkt hier telkens weer dat degenen die te hoop lopen tegen homeopathie de ballen verstand hebben van homeopathie en – veel erger – zich ook niet erin willen verdiepen. En dus zijn het in de kern fundamentalisten.
Nee ik heb echt het beste met je voor, jij zit met een flesje van zeg 10 cl uit één(!) heelal te schudden om je niet zelfgemaakte melksuiker op te lossen! Dat ziet er een beetje dom uit niet? Heb je een filmpje?
Het enige wat er hier schudt is mijn buik….van het lachen over alle onwetendheid die hier ten toon wordt gespreid over homeopathie.
Ongefundeerd fundamentalisme, dat komt er nog het dichtst bij in de buurt als kwalificatie.
Sorry, het is ook fout. Het is meer 3 á 4 universums.
Tsja, het zijn net mensen die wetenschappers. Eerst schiep ene god de aarde, toen was er de Big bang (de Big Bang Theory is leuker), toen dijde het heelal uit, toen weer niet, kortom, zo kom je al gauw aan 3 a 4 universums.
Ja, en kijk nog even naar de vraag hieronder:
https://kloptdatwel.nl/2013/10/28/natuurgeneeskundigen-medische-wetenschap-blijkt-kwakzalverij/#comment-1102347923
Het is een simpel proefje, zeker als je kundig bent, en je hebt nog geen antwoord gegeven.
Welk proefje ? Ik zie alleen een man aan het woord. is dat soms ene Richter ? En waar moet ik nog antwoord op geven ? meestal doe ik mijn huiswerk goed……..
De reactie van JWN, bij mij staat die direct hieronder, De link brengt je er anders naartoe. Ik zei eerder al dat geen enkele homeopater dat kan en meestal gaan ze direct draaikonten als ze gevraagd worden of zelf iets proberen voor te stellen. Kijk nog even dan kan je antwoord geven.
Ach ja, als niets meer werkt, zijn tegenstanders plotseling fundamentalisten….
Heet zoiets niet een gotspe?
Val maar weer terug op op de man spelen in plaats van argumenten.
U bent zelf niet eens voldoende op de hoogte van homeopatische beweringen om ze correct te verdedigen. Als het er op aankomt moet u zich iedere keer schielijk terugtrekken.
Laat nu eens een “Avogadro-deeltje” zien. Nee? Een wiki over een “Avogadro-deeltje” dan? Klok-klepel?
“Echte homeopaten” ??? Echte homeopaten gebruiken LM-potenties. Dan begin je doorgaans met LM1 en daarin is zelfs met je grote vriend Avogaatje nog met gemak de uitgangsstof traceerbaar. En nog iets, je kunt nog zo veel nullen achter de komma zetten, dat eentje verdwijnt nooit meer. En ik kan je link nog steeds niet vinden. Benieuwd wat voor truukje je hebt, maar ik treed niet op als circusartiest, dat zeg ik nu al bij voorbaat.
https://kloptdatwel.nl/2013/10/28/natuurgeneeskundigen-medische-wetenschap-blijkt-kwakzalverij/#comment-1102347923
Ik denk dat JWN oa bedoelt dat de hom. geneesmiddelproeven niet allemaal even betrouwbaar tot stand zijn gekomen. (Homeopaten zijn ook net mensen he ?). Ik zou het met hem eens kunnen zijn, dat bv. geneesmiddelproeven met 20 personen minder betrouwbaar zijn dan met 200 personen.
Voor het overige: de belangrijke hom. geneesmiddelen zijn in die 200 jaar allang uitgekristalliseerd. Bovendien worden ze door feed back richting samenstellers van Repertoria/Materia Medica met enige regelmaat bijgewerkt/aangevuld/gecorrigeerd. Het is dus beslist niet zo dat een geneesmiddel dat bv. Hahnemann heeft ontdekt niet verder is ontwikkeld wt betreft symptoombeeld. Ik hoop dat je het allemaal nog kunt volgen, zo niet dan hoor ik het graag.
Ik volg het prima, jij kennelijk niet. Je mag de proef ook in je eentje doen! Goed lezen zoals je eerder hier riep. Maar nogmaals de homeopaters hebben denk ik faalangst en er is geen enkele die werkelijk kan volgens mij. Dan gaan ze = altijd= draaikonten.
https://kloptdatwel.nl/2013/10/28/natuurgeneeskundigen-medische-wetenschap-blijkt-kwakzalverij/#comment-1102347923
Hoe zo ‘faalangst’ ? Homeopathie werkt al 200 jaar, is puur en uitsluitend gebaseerd op (en opgebouwd vanuit) de praktijk en is derhalve de best gefundeerde geneeskunde. Wij hoeven helemaal niets te bewijzen, de praktijk bewijst het.
De praktijk bewijst dat ‘jullie’ het niet kunnen. Zelfs de basis, de proovings, met acht(!) middeltjes. Jullie kunnen het zelf niet eens even regelen. Jij bent nu ook hard aan ‘t draaikonten om maar niet te hoeven meedoen. Let op, we hebben ook al decennia alle smoezen aangehoord, die kennen we nu wel. Als jij niet meedoet moeten we weer wachten op iemand die wel wat kan laten zien. Meestal roept men nog wat keren bewijs, bewijs…. en dat was het dan weer.
Er zijn domweg geen bekwame homeopaters, dat zei ik je al eerder.
Ik wil in principe best meedoen, maar met name doel en achterliggende (geheime) motieven hiervan ontgaan mij vooralsnog.
Het hele voorstel roept bij mij veel vragen op, nog afgezien van het wantrouwen dat ik sowieso heb richting Skepsis.
Als het primaire doel is om een nieuw geneesmiddel te vinden/testen, zou het kunnen, mits er 200 proefpersonen te vinden zijn, want met minder doe ik het niet. Het mag dus duidelijk zijn dat het homeopathische belang voor mij (uiteraard) 100 procent voorop staat.
Verder heb ik ook niet 1-2-3 een nieuw geneesmiddel op het oog, ik ben sowieso niet zo’n ‘plantkundige’.
Nogal doorzichtig trucje. Als het “nieuwe” geneesmiddel bewezen niet werkt roept u gewoon, ja dat dacht ik ook al!
Nee, we nemen een middel wat homeopaten al decennia gebruiken en als bewezen beschouwen. U hoeft geen plantkundige te zijn, als u in “Licht van Venus” gelooft kunnen we dat ook inzetten hoor.
En die proefpersonen moeten in homeopathie geloven zoals JWN al zei.
Ook in de homeopathie komen ‘buitensporigheden’ voor, niets menselijks is homeopaten vreemd zal ik maar zeggen. Licht van Venus (of Berlin Wall om nog een beruchte te noemen) is wat mij betreft onzinnig en ook overbodig. Er zijn meer dan genoeg degelijke en betrouwbare homeopathische middelen om toe te passen.
Mijn complimenten, dat is de eerste keer dat ik een homeopaat dat zie zeggen over de vinding van een collega.
Maar u stemt ermee in dat er een gevestigd middel getest moet worden, geen nieuw ongebruikt middel.
Nee, het is zinloos een reeds bestaand middel te testen. Zonde van alle tijd.
Uw analytische technieken zijn werkelijk letterlijk fabuleus!
Ik wil vooral het grote misverstand uit de wereld helpen dat homeopaten uitsluitend gebruik maken van immateriele potenties.
De Banerji’s – als voorbeeld – werken zelfs veel met ongeschudde C3-potenties.
Ongeschudde C3-potenties? Dan zijn het überhaupt geen potenties. Potentiëren is immers verdunnen én schudden volgens Hahnemann. Juist de ‘succussie’ – om maar een duur woord te gebruiken – haalt de kracht uit het middel naar boven (volgens homeopaten althans). Als de Banerji’s met ongeschudde middelen werken, dan werken ze dus niet met homeopathische middelen, althans met imperfecte.
Een Britse homeopaat heeft ooit een klacht tegen Ben Goldacre ingediend omdat deze in een column had verzuimd te vermelden dat niet alleen verdund, maar ook geschud dient te worden. Door deze essentiële informatie weg te laten had hij de hele beroepsgroep volgens deze homeopaat belachelijk gemaakt! En nu blijken sommige homeopaten zelf niet eens te schudden.
Hoe zo is een C3-potentie “geen potentie” ? Hoe komt het DAN van C1 naar C3 ? Lopend ? Fietsend ? Zie je wel dat men hier met de regelmaat van de klok laat blijken niet eens de basisbeginselen van homeopathie te kennen……
Misschien komt men via de elektromagnetische velden van een mobiele telefoon van C1 naar C3? In elk geval niet door te schudden, want u schrijft zelf dat de Banerji’s met ONgeschudde C3-potenties werken. Misschien kunt u hen de basisbeginselen van de homeopathie bijbrengen?
Sorry, dan ben ik onduidelijk geweest. Ik doelde op het niet schudden van een C3-of andere potentie bij toediening. Vaak wordt er bij toediening wel tussendoor geschud, bij ernstige pathologie kun je beter niet schudden.
U moet toch echt een scheikundeboekje bestuderen en leren rekenen in machten van 10. Wat u hier schrijft is te treurig voor woorden.
Avogadro is theorie, homeopathische bereiding is de praktijk. Het telkens 1/10e deel van de oplossing verdunnen met water is totaal iets anders dan een korreltje …………X in een zwembad gooien. Dat wil er maar niet in bij jullie, maar er zit wel vaker verschil tussen theorie en praktijk.
Voorzover ik weet heb ik nooit iets geschreven over een korreltje X in een zwembad. U hoeft mij echt niets te leren over artsenijbereidkunst, of die nu regulier is of homeopathisch.
Misschien heeft hij naar Randi gekeken, die heeft het wel eens gehad over concentraties vergelijkbaar met een druppel in een aantal (olympische) zwembaden.
Knelis begrijpt kennelijk niet waarom er over zulke grote volumes wordt gesproken. Laat hij maar eens uitleggen wat het verschil is tussen keer op keer 10x verdunnen of dat in 1 keer doen, natuurlijk zodanig dat de concentratie uiteindelijk hetzelfde is. Niemand gaat zo verdunnen dat hij een heelal aan oplosmiddel nodig heeft (als dat überhaupt al zou kunnen…). Maar om de concentratie uit te drukken (het is eigenlijk beter te praten over de kans dat je nog 1 molecule aantreft) is het wel heel beeldend. Maar dan krijg je prompt weer een sneer dat het er bij “ons” niet in wil en dat er verschil is tussen theorie en praktijk.
Nou, meneer Knelis, legt u dan uw visie eens uit alstublieft. Wat is dan dat geheimzinnige verschil?
Haha, natuurlijk snappen we wel ‘jullie’ praktijk van: “je -moet- tussendoor schudden!”.
Neem een Olympisch zwembad van 2 meter bij 25 meter bij 50 meter. Daar zit dan 2 500 000 liter water in. Daarom neem je steeds een heel klein beetje van je vorige oplossing. Anders heb je nog de inhoud nodig van 100 000 000 000 000 000 000 andere zwembaden. (En natuurlijk na iedere vertienvoudiging van het aantal zwembaden wel schuddelen hè? ;-))( Oh, en schuddelen op een boek met een leren band! Bijna vergeten.) In de praktijk zullen er dan wel deeltjes Avogadro in je middel zitten.
Foliata Spinacia Popeyeum D30 moet je dus eerst in kleine stapjes maken.
Bang dat we het artikel gaan vinden waar u zich op baseert en de rebuttel daarop?
Even voor alle duidelijkheid, ik ben NERGENS bang voor. Het punt is alleen dat ook al hebben we al duizend keer aangetoond dat homeopathie werkt, er vanuit jullie optiek altijd (toevallig ook duizend keer) op-en aanmerkingen zijn over de kwaliteit van het onderzoek. Dat dit niets afdoet aan de conclusies, wordt gemakshalve terzijde geschoven. En dus heb ik er ook gewoon geen zin meer in om iets te verdedigen wat al ruim 200 jaar werkt.
Zoek het zelf maar uit, er is meer dan voldoende info op internet zowel pro-als contra homeopathie.
U blijft uw mantra herhalen dat slechte kwaliteit onderzoek geldige uitkomsten kan leveren. Alsof u de uitkomsten van een kapotte thermometer gelooft “omdat ze bij uw voorgevoel passen”. U verwijt de reguliere industrie geknoei en ziet de balk in uw ogen niet.
U durft gewoon uw bron van “nano-homeopathie” niet te geven omdat dan blijkt dat u allerlei woorden en begrippen verhaspeld heeft.
Dat u niet geheel snapt wat daar staat en dat u dat niet feilloos kunt reproduceren is niet erg, zeg het gewoon en geef de link, maar doe niet alsof het aan een ander ligt.
Dit is een site om te discussiëren, gegevens uit te wisselen en te argumenteren, niet om reclame te maken en vervolgens te roepen ik heb toch gelijk zoek het lekker zelluf uit.
Van de meeste reguliere geclaimde ‘successen’ blijft bij nader onderzoek niet veel meer over dan een placebo-effect. Daar gaat dit artikel ook over. Het staat eenieder vrij dat ook te doen tav onderzoek naar homeopathie. Pas dan, als alle positieve resultaten niet meer dan placebo blijken te zijn, kan aangenomen worden dat homeopathie niet beter werkt.
Tot die tijd schuif ik alle overige randverhalen terzijde als ongefundeerd.
U roept telkens l-e-z-e-n. Leest u mijn reacties wel? Uit uw mantra antwoorden blijkt daar niets van.
Heeft u ALLE onderzoeken waaruit blijkt dat de aarde plat is al weerlegd?
De antikwak-mantra’s:
– homeopathie werkt niet (ongefundeerd)
– homeopathie is alleen maar water (ongefundeerd)
Mijn ‘mantra’s’:
– het werkt wel, getuige de vele positieve onderzoeksresultaten
– het is niet ‘alleen water’, getuige allerlei onderzoek.
Dat heb ik nergens “gemantraat”, dus behandel mij dan ook niet als zodanig.
Jammer, elke keer als hier een homeopaat opduikt hopen we weer dat het er een is die beargumenteerd discussiëren kan. Het blijft op een middelmatig niveau steken met influistering van ome Ullman.
Van een echte discussie kan sowieso geen sprake zijn met mensen die zich niet of nauwelijks verdiept hebben in de beginselen van de homeopathie. En wat Ullman betreft, dat is er 1 van de honderden. Met hem ben ik het ook niet altijd eens trouwens…..
Ik weet onderhand meer van homeopathie dan van reguliere geneeskunde.
Als u zich eens in de nano-technologie en terminologie gaat verdiepen, dan lukt het u misschien een keer om zonder verhaspelde termen daar zinnige uitspraken over te doen. Pot-ketel.
Nogmaals, ik heb het niet zelf verzonnen. “Nano particles” betekent volgens mij ‘nanodeeltjes’ of vergis ik mij ?
Klopt, maar “nanodeeltjes zijn nog steeds heel geringe hoeveelheden” klopt dus niet.
Net zoals “Avogadro-deeltjes” niet bestaan.
Dus geef ons nu die link waar u het vandaan haalt dan kunnen we meekijken wat er nu precies gezegd wordt.
Probeer deze eens:
http://www.sciencedirect.com/science/article/pii/S1475491610000548
Inderdaad, iemand anders heeft het verzonnen, m.a.w. uit de duim gezogen. Ik ken het bewuste artikel. Het gaat gewoon om een aantal onder de microscoop waargenomen verontreinigingen, meer niet.
Snappen jij en je Kloptdatwel-kluppie nu echt niet hoe doorzichtig kortzichtig jullie zijn ? Wetenschappelijk werk wordt ongezien, laat staan gereproduceerd, afgedaan als “verontreinigingen.” BAH !
Nee hoor, ik heb het artikel enkele maanden geleden geheel gelezen en toen heb ik mijn mening gevormd. Het bleek onzin, het ging om microscopisch kleine klontjes rommel, doodgewone verontreinigingen die in ieder oplosmiddel voorkomen. Het artikel was dan misschien wel wetenschappelijk bedoeld maar dat bleek het nauwelijks te zijn.
Verder schrijf ik geheel voor eigen rekening en niet namens een “kluppie”.
Oh, dit is kennelijk je prive-mening, niet wetenschappelijk onderbouwd, gebaseerd op vooronderstellingen. Ik kan niet wachten tot dit onderzoek opnieuw wordt gedaan…….
Misschien kun je zelf eens met de auteurs mailen, waarom ze na eerst zelf dat onderzoek onder de neus te duwen van Harriet Hall, vervolgens niet het fatsoen hadden om de paar simpele vragen te beantwoorden die zij er over stelde. Zie: http://www.sciencebasedmedicine.org/homeopathy-and-nanoparticles/
Ik ken het verhaal, het is net de engelse versie van Kloptdatwel, dat Science-based medicine. Misschien moeten jullie bij Kloptdatwel eens het volgen boek aanschaffen: “The trials of homeopathy” van M.E. Dean, dat twee systematische reviews bevat van klinische proeven in de periode 1821 tot 1953 en 1940 tot 1998.
De auteur komt tot het volgende abstract: Klinische relevantie, een systematische review van 205 ‘prospective controlled clinical trials’, waarin bewijs werd gevonden voor zowel de veiligheid en specifieke en globale werkzaamheid in trials met een hoge interne validiteit.
Kijk, krijgen we ook eens een compliment!
Maar geef nou eens je mening over het feit dat de onderzoekers van dat nanoparticle artikel er wel mee lopen te leuren als geweldig onderzoek, maar een paar voor de hand liggende vragen (die serieuze peer reviewers ook hadden gesteld als Homeopathy die zou raadplegen) niet willen beantwoorden. Als ze dat al niet willen, waarom dan überhaupt de schijn ophouden in een wetenschappelijke benadering geïnteresseerd te zijn?
Maar misschien moet je het Dana Ullman maar weer vragen, die geeft ook nog steeds hoog op van dat artikel.
Een zwaluw maakt nog geen zomer is een spreekwoord, dat hier wel van toepassing zou kunnen zijn. Ik denk dat er nog wel het eea moet gebeuren (oa herhaling van het onderzoek met dezelfde of vergelijkbare uitkomsten) wil dit een serieuze verklaring worden voor de werking van homeopathische geneesmiddelen. Dat neemt niet weg, dat het zeer boeiend is om mee te maken en het een serieuze mogelijkheid kan worden. Oftewel: het zou alle sceptici definitief de mond snoeren.
U beseft niet half hoe graag de skeptici willen dat de homeopathie zou werken, want de beloofde zegeningen zijn niets minder dan het paradijs.
En nu ga ik eens doen wat H-paten doorgaans doen: Cor, verdiep uzelf nu eindelijk eens in het skepticisme, dan weet u in ieder geval of uw dogmatische afkeer ervan ook ergens op gebaseerd is:
http://nederlands.skepdic.com/skepticus.htm
“U beseft niet half hoe graag de skeptici willen dat de homeopathie zou werken…..”. Met alle respect, maar ik geloof daar helemaal niets van. Wetenschap is niet waardenvrij, er zijn gigantische belangen in het spel en de gevestigde farma-multinationals zullen er alles aan doen om te voorkomen dat homeopathie een stevige voet aan de grond krijgt. Dat de homeopathie er desondanks in is geslaagd om in meer dan 70 landen succesvol te zijn, heeft dan ook alles te maken met een belangrijk voordeel van de homeopathie: het is goedkoop.
Ondanks alle tegenkrachten zijn er inmiddels wereldwijd meer dan een miljoen arts-homeopaten. Wat betreft de wetenschappelijke bewijzen voor zowel de werking in vitro als in vivo, die zijn er meer dan genoeg. Het bevreemd mij in hoge mate dat daar volgens de sceptici niet 1 deugdelijk bewijs voor zou zijn. Tot slot, ik zal het verhaal over skepdic.com lezen.
Dat u mij niet gelooft, soit.
Dat u dat vervolgens gaat onderbouwen met een mantra over big pharma is kenmerkend voor uw denkwijze en uw blinde vlek voor big homeo. Dat skeptici beiden op de huid zitten past eenvoudig niet in uw ideologie en wordt dus maar weggemoffeld.
Het fabeltje dat homeopathie goedkoop is, is op KDW ook al eerder besproken.
En dat god bestaat is vaak genoeg wetenschappelijk bewezen en blijkt wel uit de miljarden volgelingen in meer dan 190 landen. 😉
En de belangen van Big Homeo?
Natuurlijk hebben die belangen, we leven nu eenmaal in een kapitalistische maatschappij.
U gelooft het niet. Het zij zo. Inderdaad, homeopathie is spotgoedkoop, nauwelijks duurder dan het oplosmiddel plus de fabricagekosten. Eigenlijk is dat het enige voordeel. De nadelen zijn echter aanzienlijk zwaarwegender. Het belangrijkste nadeel is natuurlijk dat homeopathie niet méér doet dan placebo. Ik had mijn leven totaal anders moeten inrichten als homeopathie wél zou werken. Ik zou echter tijdig hebben ingezien dat reguliere geneesmiddelen in dat uiteraard volstrekt hypothetische geval een gepasseerd station zouden zijn geweest. En… men had dat dan toch wel allang vóór mijn generatie kunnen inzien? Ik denk ook dat diligence-koetsiers en trekschuit-schippers destijds wel enigszins gesputterd zullen hebben toen stoomaandrijving in zwang kwam. Toch zie je weinig meer van dergelijke koetsen op de weg en trekschuiten in de kanalen. Kennelijk zijn dus prijs en irrationaliteit (ik noem dat gemakshalve maar geloof) alsmede angst voor reguliere behandeling de enige factoren die homeopathie vooralsnog in leven houden. Irrationaliteit en quasi-wetenschappelijke humbug rondom homeopathie (en dat geldt eveneens voor andere alternatieve “geneeswijzen”) doen de bevolking niet inzien dat ze een kat in de zak kopen.
Vergelijkingen gaan bijna altijd mank. Bovendien gaat u er vanuit dat de reguliere geneeskunde de afgelopen 150 jaar een grote bijdrage heeft geleverd aan het algemene gezondheidspeil. Dat is echter nog maar zeer de vraag. Als ik het heel kort-door-de-bocht verwoord: regulier werkt met giftige doseringen, waar homeopathie juist uitgaat van de minimale dosis. Niet voor niets staan ‘iatrogenic deaths’ als 3e doodsoorzaak in de USA. Ik kan u van harte het boek The rise and fall of modern medicine aanbevelen. Er is niets irrationeels aanwezig in het homeopathische principe. U maakt er zeer waarschijnlijk bijna dagelijks gebruik van, althans als u slim bent.
Ten eerste had ik het niet over reguliere geneeskunde. En die zou sinds 150 jaar geen grote bijdrage hebben geleverd? (Waarom noemt u eigenlijk 150 jaar?) In dat geval zat ik hier niet te tikken maar zou ik als kind zijn bezweken aan een acute blindedarmontsteking.
Bent u vroeger en recent wel eens geopereerd? Hebt u het verschil t.a.v. anesthesie opgemerkt? Vorige week zou ik bij de tandarts veel pijn hebben geleden. Sterker nog: de tandarts zou er niet eens aan zijn begonnen want de techniek die hij toepaste, bestond enkele jaren geleden nog niet. Zonder medische ontwikkelingen zou de kans aanzienlijk zijn geweest dat ik vroegtijdig aan TBC zou zijn overleden of aan een van de vele andere infectieziekten. Ziet u ooit nog poliokindertjes hompelen? Mazelen, ook zo’n vooruitgang, ook niet meer nodig, tenminste als je je niet laat verblinden door antroposofie resp. steil geloof. En zo kan ik nog wel even doorgaan. Zeker, naast de medische ontwikkelingen zijn er ook zeer belangrijke factoren als betere voeding, sterk verbeterde hygiène, goede riolering enzovoort.
“Regulier werkt met giftige doseringen” is inderdaad kort door de bocht en zelfs volstrekt onjuist.
Homeopathie gaat daarentegen uit van helemaal geen dosis (dus niet eens minimaal…) . Een dosis waarvan eigenlijk, na zoveel maal 10x verdunning, dat is de vraag! En dat zou dus niet irrationeel zijn?
Waar maak ik dagelijks gebruik van? Leg dat toch maar even uit want slim ben ik in uw ogen toch niet.
Er staat letterlijk: “Althans als u slim bent…..”. Er staat hier geen enkele diskwalificatie. Verder, mijn verhaal was uiteraard in een paar korte zinnen nog korter dan kort door de bocht over zo’n onderwerp.
Ik had uiteraard de chirurgische en verdovingskwaliteiten kunnen roemen, zij het dat ik daar toch tegelijkertijd ook erg veel vraagtekens bij zet, zeker nu per operatie wordt betaald, maar daarvoor ook al. Mijn teneur: de meeste ziekten zijn verdwenen door hygiene en gezonde voeding, niet door het vermeende walhalla van Big Pharma.
Het is én/én, dat noemde ik al. En een walhalla vormen geneesmiddelen inderdaad niet. Dat beweert dan ook niemand. Maar OK, nu dan eens even daartegen afzetten de ongetwijfeld enórme bijdrage van homeopathie in pakweg de laatste 150 jaar? Van mij mag 50 – 70 jaar ook hoor. Dat is denk ik reëler als we de ontwikkeling van antibiotica als grote doorbraak zien. Wat heeft homeopathie dan wel betekend? Placebo-gerommel in de marge, niet meer!
Hoe zo is antibiotica de ‘grote doorbraak’ ? Waar baseert u dat op ?
Ik zie dat helemaal niet zo, integendeel. Ik word wekelijks geconfronteerd met ellende die antibiotica teweeg brengen.
Bijgaand verwijs ik naar een artikel over de bijdrage van homeopathie uitsluitend in de behandeling van epidemieen.
En dat overzicht is niet compleet……
hpathy.com/homeopathy-papers/some-history-of-the-treatment-of-epidemics-with-homeopathy/
OK, dan gelooft u het maar niet. Ik geloof absoluut niet in het behandelen van infecties met uw watertjes en korreltjes met niets erin. Dat kunt u echt niet geloofwaardig maken. Bovendien zou u als behandelaar bij een dergelijke “behandeling” kunnen worden aangeklaagd. En terecht.
Nee, ik geloof idd niet in antibiotica, alleen als levensreddend middel. Wat ik nu te vaak zie, is dat iemand met bijv. een blaasontsteking antibiotica krijgt en dan enkele maanden later weer een blaasontsteking heeft en dat patroon herhaalt zich totdat het chronisch is. Dat is geen echte genezing bewerkstelligen, maar de ‘ziekte’ proberen dood te slaan en de patient met de gebakken peren laten zitten.
is er ook een (theoretische?) verklaring waarom homeopatische middelen nooit werken in “acute/levensbedreigende” situaties als hartaanvallen, (blindedarm-)ontstekingen, vergifitigingen e.d.?
Waar haalt u die onzin nu weer vandaan ?
Als u het onzin vindt wat er op websites van uw collega’s staat, dan hoor ik graag waarom.
Van de website van Harry Smit.
U heeft volgens mij niet helemaal goed begrepen wat Harry bedoelt.
Ernstig letsel (diepe wonden, ernstige traumata waarvoor operatief ingegrepen moet worden)—->dokter/specialist;
levensbedreigende infecties, met de nadruk op le-vens-be-drei-gend—->antibiotica;
alle andere acute gevallen—-> homeopathie kan heel veel betekenen, sterker nog, dan is homeopathie op haar best, omdat bij langdurige chronische ziekten het diepgaande homeopathische proces van herstel van de dynamis, de levenskracht (oa vitaliteit) nu eenmaal afhankelijk is van aard en ernst van de ziekte, de leeftijd en vitaliteit van de patient. Betekent wel dat je ook echt kunt genezen van een chronische ziekte en niet na 10 jaar reguliere behandeling ‘uitgezwaaid’ wordt met ‘u zult er mee moeten leren leven’ tesamen met de inmiddels 10 verschillende medicaties tegen de bijwerkingen, de bijwerkingen van de bijwerkingen, enz (ik verzin dit niet).
Integendeel, Ik heb uitstekend begrepen wat Harry en zijn collega’s bedoelen.
Daarom begrijp ik niet waarom u de tekst van Harry in uw eigen woorden kompleet herhaalt. En dus ook herhaalt wat ik allang zei: homeopatische middelen werken niet in “acute/levensbedreigende” situaties als hartaanvallen, (blindedarm-)ontstekingen, vergifitigingen.
Wat ik uit uw antwoord distilleer is dat u een hele rare opvatting van het woord acuut heeft en verder dat de innerlijke kracht niet zo 1-2-3 opgepept kan worden zodat die hartaanval b.v. stopt, dat heeft tijd nodig.
Nee, homeopathische geneesmiddelen werken ook heel goed bij de door u genoemde acute klachten en wel degelijk zeer snel (1-2-3 om uw woorden te herhalen).
Dan wijkt u wel degelijk af van Harry’s methode en vele collega’s; géén blindendarmonsteking behandelen, gewoon antibiotica.
trouwens, een acute blindendarm moet meestal direct geopereerd worden.
U heeft Harry helemaal niet begrepen.
Direct opereren is uiteraard het ‘beste’ volgens de RO, maar lang niet altijd nodig. Ik denk acuut even aan alle onnodige verwijderingen van allerlei andere nuttige organen als daar zijn amandelen. Uiteraard viert het Descartes-denken (mens=machine) nog hoogtij (17e eeuw en dan durven te klagen over onze antieke Hahnemann) in de RO, maar mijn vroegere huisarts was in de jaren 60 al een echte wijze dokter en heeft mij jarenlang met een placebo (?) naar huis gestuurd, ieder voorjaar als de blindedarm weer acuut opspeelde.
Samenvattend, bij spoedeisende hulp heeft homepathie geen middelen.
Dat is een verkeerde en foutieve samenvatting. Homeopathie biedt juist in acute gevallen veel meer mogelijkheden dan regulier. Ik kan u er wel een paar boeken over opgeven, maar ik vraag mij zo langzamerhand af of u wel wezenlijk geinteresseerd bent in homeopathie ? Gooit u niet liever de knuppel in het hoenderhok, door de mening van 1 homeopaat (zonder naamsvermelding) te citeren en te kijken wat daarna gebeurt ?
Wat doet u dan bij een geïnfecteerde blinde darm die open dreigt te breken?
U kunt die mening op menig website van klassieke homeopathen vinden. Het citaat wat ik gaf was van de website van Harry Smit.
Dezelfde Harry Smit die hier op deze website reageert.
https://kloptdatwel.nl/2013/10/28/natuurgeneeskundigen-medische-wetenschap-blijkt-kwakzalverij/#comment-1109915905
Hoezo zonder naamsvermelding, leest u wèl?
Ja, nu dreigt ie opeens open te breken. Dan heb je een acute potentieel levensbedreigende situatie, vergelijkbaar met een mes in je buik of zoiets.
En vwb het laatste, ik heb dan wel een flinke griep te pakken (goed voor het immmuunsysteem zullen we maar denken), maar mijn geheugen is nog niet aangetast. U bent uw vraag begonnen met het volgende anonieme citaat:
“is er ook een (theoretische?) verklaring waarom homeopatische middelen nooit werken in “acute/levensbedreigende” situaties als hartaanvallen, (blindedarm-)ontstekingen, vergifitigingen e.d.?”
En opnieuw en ten laatste, homeopathie is uitstekend geschikt voor de meeste acute situaties. De slager kan er altijd nog aan te pas komen, maar dat heb ik niet gezegd…..
Ik heb u al eerder gewezen op uw vreemde opvatting van “acuut”, wat o.a. dringend, direct ingrijpen vereist betekent. Ik heb er zelfs “levensbedreigend bijgezet”. En u maar roepen dat ik alles steeds verkeerd begrijp. Als u voortaan 2 keer leest en daardoor iets minder fanatiek snel antwoordt, dan scheelt dat een hoop misverstanden, dan had u Harry Smit ook niet over het hoofd gezien.
Als iemand een hartaanval of -stilstand heeft kunnen artsen diverse middelen toedienen via infuus of spuit. Homeopathie heeft dan geen antwoord. Voor 14 dagen daarna heeft u vast wel een middeltje, maar dat heet geen acuut meer.
Dat is helemaal geen citaat, dat is een door mij opgestelde vraag n.a.v. een interview op de site van Smit. Hoe paranoia bent u?
Voor de aller, allerlaatste keer: homeopathie is uitstekend in staat om allerlei acute aandoeningen te behandelen op een zeer snelle en effectieve wijze, eerder in 14 seconden dan in de door u genoemde 14 dagen.
Ik blijf erbij dat u liegt als u stelt dat u vanaf het begin af aan de naam van Smit heeft vefmeld, zie mijn vorige kanttekening.
En voor de rest van uw diagnoses van mijn geestelijke gesteldheid betreft:
Ik neem aan dat u weet dat in de Gedragsregels van deze site oa het volgende staat: Persoonlijke aanvallen worden niet getolereerd.
Voor de duidelijkheid: ik tolereer ze evenmin.
Dus als een klassieke homeopaat een eerste intakegesprek van anderhalf uur nodig heeft om ziektebeeld, ziektegeschiedenis en familiegeschiedenis te ontrafelen om vervolgens een uniek passend homeopatisch middel te fabriceren op de kaft van een leder gebonden boek, dan staat er daarentegen op de eerste hulp bij een bewusteloze patiënt met hartstilstand een homeopatische arts klaar om de juiste suikerklontjes in de mond te proppen om het hart direct weer op gang te krijgen?
Als u niet goed genoeg kunt lezen om een eigen vraag van een citaat te onderscheiden, dan is dat niet mijn probleem, iedereen kan de waarheid hier zelf nalezen.
De eerste vraag: zou zo maar kunnen.
Het tweede is ook mijn probleem niet, het is een feitelijke constatering.
Als dat “zo maar zou kunnen” dan kunt u ongetwijfeld vertellen welk homeopatisch middel met een suikerklontje in de mond van de bewusteloze wordt geduwd bij een hartstilstand.
Onbetaalbaar! 😉
Frank, ik heb hier nog eens over na zitten denken, maar ik vermoed de behandelaar eerst een H-middel op waterbasis (water dus) in het gezicht van de patiënt gooit, in de hoop dat deze daardoor het bewustzijn herwint. Vervolgens wordt het suikerklontje tegen de hartstilstand gegeven, maar niet te snel, anders wordt het complex-homeopathie.
🙂 Niet iedereen heeft gepotenteerd dihydrogen monoxide in huis…
Ik blijf maar grijnzen om “zou zo maar kunnen”, ook omdat ik zeker weet dat de heer Knelis mij absoluut nooit zal behandelen (als-ie dat überhaupt nog zou willen…; ik met absolute zekerheid in géén geval). Gelukkig – en zeker voor de patiënt – staat Knelis er zeer zelden of nooit bij als een patiënt een hartstilstand heeft, zodat hij wel uiterst goedkoop dit soort onzin kan spuien. Zou hij er toevallig wél een keer bij staan en zijn kwakmiddeltjes op basis van dihydrogenii monoxidum dilutum of saccharum lactis toch eens voor de eerste maal uitproberen als enige “behandeling” (als-ie de kans al krijgt…), dan gaat de patiënt met aan zekerheid grenzende waarschijnlijkheid heel snel dood en hebben we weer eens (in zijn eigen woorden) een “gevalletje Millecam”. En dan komt Knelis in de krant als “de beruchte homeopaat K”. Zou dan iemand weer eens niets van homeopathie hebben begrepen?
Cor schrijf je met een C 😉
Ik keek net op zijn website.
Daar staat gewoon “Bijj een acute klacht kan met homeopathie binnen enkele uren resultaat worden geboekt”. Daar heeft de 1e hulp arts niets aan.
Vandaar “zou zo maar kunnen”, om niet te hoeven toegeven dat homeopathie niet zonder reguliere geneeskunde kan.
Natuurlijk, als Knelis zich met zo’n geval van hartstilstand zou bemoeien, wordt hij subiet en terecht – aan de kant geduwd door de ambulancebroeders.
Hij tooit zichzelf met de naam Knelis, dus ik blijf het maar bij K. houden.
Dat is in acute gevallen niet nodig. Kraanwater, slootwater of zeewater is doorgaans wel een 300C van het juiste middel.
Dat kan ik wel, maar ik doe geen hom. consult via internet. Leidt nl. heel snel tot onaangename misverstanden (wederzijds).
“Mijn teneur: de meeste ziekten zijn verdwenen door hygiene en gezonde voeding, niet door het vermeende walhalla van Big Pharma”
Kennelijk heeft Big of Little Homeo daar dan ook geen rol bij gespeeld.
U hebt natuurlijk wel gelijk dat verstandig met antibiotica moet worden omgegaan. Nederland doet het wat dit betreft vrij redelijk. Zie bijvoorbeeld het proefschrift van Josta de Jong van dit jaar (over kinderen en antibiotica) en de instelling van antibiotica-teams in ziekenhuizen:
http://www.rug.nl/news-and-events/promotion-inauguration/2013/promotie-mw.-j.-de-jong_-antibiotics-in-children.-pharmacoepidemiological_-practical_-social-and-environmental-perspectives-in-the-netherlands
http://nos.nl/artikel/476943-antibioticateam-in-elk-ziekenhuis.html
Het kan natuurlijk altijd beter, en dat dit onderkend wordt en tot actie leidt, geeft wel aan dat er bij de reguliere geneeskunde zeker sprake is van lerend vermogen. Antibiotica blijven natuurlijk ontzettend belangrijk. Ik ken diverse mensen die er hun leven aan te danken hebben en nog veel meer mensen die erdoor van nare kwalen zijn afgeholpen zonder dat die kwaal nog terugkwam, zoals u beschrijft bij blaasontstekingen. Ook daar wordt tegenwoordig veel zorgvuldiger met antibiotica omgegaan. Zie bijvoorbeeld:
http://medischcontact.artsennet.nl/actueel/nieuws/nieuwsbericht/132858/nhg-blaasontsteking-niet-meteen-behandelen.htm
Ondertussen zeggen problemen en risico’s met antibiotica natuurlijk helemaal niets over de werkzaamheid van homeopathie.
Al pakweg 200 jaar bestaat homeopathie na de uitstekende start in tijden van piskijkers en aderlaters.
Toch vreemd dat hun uiterst “succesvolle” genezingen gedurende 200 jaar nog steeds nergens een dominante positie veroverden en links en rechts door de reguliere geneeskunde verpletterend zijn ingehaald.
Ingehaald met pijnstillers, verdovingsmiddelen, vaccinaties, penicilline, insuline, anticonceptiepil, et cetera.
Ik blijf een tegenstander van antibiotica, zeker omdat ik nog steeds hoor dat antibiotica bijv. wordt/worden voorgeschreven aan kinderen met een virale infectie. Het preventief voorschrijven van antibiotica is nog steeds gangbaar vanuit de RO, maar zeer verwerpelijk. Antibiotica dient absoluut beperkt te worden tot acuut levensbedreigende situaties, waarbij de natuurlijke gezonde afweer van iemands lichaam het finaal laat afweten. De flesjes antibiotica horen echt in een kluis, waarvan bij voorkeur alleen mw. Schippers de sleutel heeft, of nee, doe maar Rutte, die oogt wat objectiever.
Het is inderdaad niet goed te praten dat huisartsen soms antibiotica voorschrijven bij kinderen met een neusverkoudheid (vaak naar aanleiding van gezeur van de ouders), maar verkeerd gebruik is toch geen reden om tegen antibiotica te zijn? Bovendien worden de risico’s van dat verkeerde en overmatige gebruik breed onderkend (zie mijn vorige post met links). Beperking tot levensbedreigende situaties vind ik dan weer overdreven. Antibiotica kunnen bijvoorbeeld prima in overleg worden voorgeschreven tegen tonsilitis en ook tegen blaasontsteking.
Antibiotica zitten in zekere zin al in een kluis, want zijn alleen op recept verkrijgbaar. Je zou zelfs kunnen stellen dat vrij verkrijgbare homeopathische middelen, die ook nog eens door iedereen mogen worden voorgeschreven, veel gevaarlijker zijn. Althans, als je de verhalen van homeopaten moet geloven over wat er gebeurt als je het verkeerde middel inneemt. Maar goed, die gevaren verwezenlijken zich naar mijn mening toch niet.
We hebben nu duizenden gevallen van mazelen gehad met 132 ziekenhuisopnamen waarvan de helft voor longontsteking en nog wat hersenvliesontstekingen en een dode. Arme kinderen.
Die gereformeerden eten ook zo slecht en wassen vast hun handen nooit.. ;-(
Zonder vaccinatie tegen kinderziekten* zouden we nu 370.000 ziektegevallen, 520 doden en 215 gehandicapten per jaar(!) betreuren.
Big Pharma, mijn hartelijke dank dat jullie ons die prikkies voor een prikkie kunnen geven opdat wij blijven leven.
*Toevoeging:
difterie
tetanus
kinkhoest
polio
mazelen
bof
rodehond
Hib
Heeft u een verklaring voor het feit dat allerlei (kinder)infectieziekten weer ‘vrolijk’ rondtieren, ondanks – of moet ik hier zeggen” dankzij – onze overvolle vaccinatieprogramma’s ? En om het maar even vanaf het begin duidelijk te maken: ik ben inmiddels (in de loop der jaren) geevolueerd tot een tegenstander van vaccinatie.
Als u het over mazelen hebt, kan ik wel een paar verklaringen verzinnen, met name dat ouders op religieuze gronden of bang gemaakt door onverantwoordelijke kletskoek over het allang ontkrachte verband tussen vaccinatie en autisme ervoor kiezen hun kinderen niet te vaccineren. Of opteren voor een ‘homeopathische’ vaccinatie, die niets doet, en dus eveneens onverantwoordelijk is.
IK had het over kinderinfectieziekten (met n) en ik doelde op de langzame maar gestage terugkeer ervan onder gevaccineerden.
Dat u bent gedevalueerd tot de NVK
HP verbaast me niets. Als het aan u en de andere hygiëne-goed-eten antiprikkers ligt vallen er zoals gezegd 370.000 zieken, 520 doden en 215 gehandicapten per jaar. Over anti-vaxers is hier en op Skepsis.nl al veel geschreven.Maar dat vaccinaties niet altijd 100% bescherming bieden is allang bekend. Ook met de huidige mazelenepidemie is een klein aantal gevaccineerden toch ziek geworden. Verder “tiert” er onder gevaccineerden helemaal niets.
Uw mij toegedichte ‘devaluatie’ zal me eerlijk gezegd volkomen worst wezen.
Er is geen enkel goed onderbouwd en doorwrocht wetenschappelijk bewijs voor de werking van vaccinaties.
Alle zogenaamde successen bij infectie-epidemieen zijn geboekt nadat de epidemie haar natuurlijke verloop: opkomst – volle omvang – afname allang had gelopen.
Toevallig las ik vandaag een uitgebreid artikel in de Scientific American over de griepvaccinatie, de vermeende werking ervan, wederom het onthutsende deficiet van de vaccin-multinationals, enz. Dezelfde grote vraagtekens zijn er te stellen bij alle andere vaccinaties. Het is puur gif en dus oa ook potentieel kankerverwekkend (zoals oa bij dieren is aangetoond), het werkt niet, het levert wellicht enig voordeel op op de korte termijn, maar zadelt ons op langere termijn op met steeds meer chronische aandoeningen.
Dan heeft u het dus onder meer over mazelen, want dat is een infectieziekte.
Ik zou een stelling als zou er geen enkel goed onderbouwd en doorwrocht wetenschappelijk bewijs voor vaccinaties zijn normaal gesproken als wereldvreemd wegzetten, maar eigenlijk vind ik het gewoon onverantwoord. De opstelling van de NVKP, die ondanks het feit dat zij echt wel beter weet nog steeds volhoudt dat vaccinatie tot autisme kan leiden (wat trouwens ook op uw website staat), is eveneens onverantwoord. Het zijn organisaties als de NVKP die ertoe bijdragen dat serieuze wetenschappers huiverig zijn om uitspraken te doen over bijvoorbeeld gemuteerde bacteriën bij het kinkhoestvaccin, waardoor de werking vermindert.
Dat vaccineren dan nog altijd oneindig veel verstandiger is dan niet vaccineren, doet er dan niet toe: de NVKP springt er bovenop. Weet u waar dat mee te vergelijken is? Met het volgende. In de discussie over de Banerji’s hebt u geschreven dat water misschien wel kankerverwekkend is. Als hier nu op KWD nu een artikel verschijnt met de kop “Schokkend! Homeopaat erkent: water kankerverwekkend!”, dan hebben we zo’n beetje hoe de NVKP opereert. Context negeren, feiten verdraaien en helaas vooral volstrekt onvoldoende medische kennis om te oordelen.
Tot slot nog dit: kritiek op de reguliere geneeskunde is goed en noodzakelijk. De reguliere geneeskunde kan soms stijf zijn, maar beschikt zeker over lerend vermogen. Ik heb daar al voorbeelden van gegeven. Kritiek op de reguliere geneeskunde kan echter nooit, ik herhaal NOOIT, een aanbeveling zijn voor homeopathie.
Even een opmerking vooraf: ik praat hier uitsluitend op persoonlijke titel, niet namens de NVKH, de NVKP of welke ‘NV’ dan ook.
Het is uw goed recht om mij als ‘wereldvreemd’ weg te zetten. U vergeet dan echter wel gemakshalve dat het proces om tot dit standpunt te komen bij mij zo’n 15 jaar heeft geduurd. Dat u daarmee uw eigen confrontatie en die van anderen met de feiten over voors en tegens en vaccinatie uit de weg gaat moet u uiteraard ook helemaal zelf weten. Verde is hetgeen u suggereert over mijn website onjuist en dan druk ik mij nog eufemistisch uit.
Wat mijn schertsende opmerking over water en homeopathie betreft, ik zal er voortaan ‘bazinga’ achter vermelden.
En met uw laatste opmerking ben ik het gedeeltelijk eens, maar ook gedeeltelijk oneens. Het zou een boek vergen om dit verder toe lichten. Toch een korte vraag: is gezond leven en eten wel of geen aanbeveling om doktersbezoek te vermijden en zo ja, zou u dat dan wel of niet doen ?
Ik heb u niet als wereldvreemd weggezet. Ik heb gezegd dat de stelling als zou er geen enkel goed onderbouwd en doorwrocht wetenschappelijk bewijs voor vaccinaties zijn onverantwoord is. Klopt het trouwens niet dat op uw website de volgende tekst voorkomt over de relatie tussen vaccinatie en autisme?
“Acute klachten na vaccinatie: allerlei klachten, van verkoudheid, aantasting zenuwstelsel, gedragsveranderingen, verstandelijke en/of lichamelijke handicaps, AUTISME tot overlijden.”
Er staan nog wel meer dubieuze zaken. Zelfs als u het op voorhand niet met hem eens bent, raad ik u toch aan deze prachtige serie van Jan Willem Nienhuys te lezen:
http://www.skepsis.nl/blog/2013/08/mazelen-%E2%80%93-misverstand-1-dood-na-vaccinatie/
Met in dat artikel verdere verwijzingen naar de andere artikelen.
Die opmerking over water en homeopathie hebt u duidelijk niet begrepen. Het ging mij erom te illustreren hoe mensen opmerkingen uit hun verband rukken, verdraaien en in een geheel andere context laten terugkeren. Dat zie ik ook bij de NVKP. Zie ook het artikel van Nienhuys daarover.
Uiteraard zou ik gezond leven en eten aanraden om doktersbezoek te vermijden. Dat voorkomt echter niet altijd dat je ziek kunt worden. U eet en leeft ongetwijfeld ook gezond, en toch zijn uw hevige buikpijnen, verkoudheden en longontstekingen al meerdere malen langsgekomen.
Wat u aanduidt als een citaat van mijn website klopt van geen kanten. Dat u vervolgens suggereert dat ‘er wel meer dubieuze zaken’ opstaan klopt dus ook niet, tenzij u het tegendeel aantoont.
Wat mijn gezondheid betreft, de eerste twee zijn mij al jaren bespaart gebleven het laatste maak ik voor het eerst mee in 66 jaar.
Als ik het goed begrijp bent u dus niet Cor van der Meij, klassiek homeopaat RH? Dit ondanks het feit dat hieronder is vastgesteld dat u wél Cor van der Meij, klassiek homeopaat RH bent:
https://kloptdatwel.nl/2013/10/28/natuurgeneeskundigen-medische-wetenschap-blijkt-kwakzalverij/#comment-1110046415
https://kloptdatwel.nl/2012/07/09/homeopathie-en-overheidsbeleid-hoe-het-was/#comment-586955639
En u hebt ook niets te maken met de website van C.A. (Cor) van der Meij, waarnaar ik via een omweg link?
http://www.donotlink.com/bUQ
Wie schuilt er eigenlijk achter ‘Laurens’ ? Ik heb nl. via de NSA niets kunnen achterhalen………..en vervolgens bedacht ik me “What’s in a name”
Met alle respect, maar ik ben hier niet degene die:
– met twee verschillende accounts werkt;
– zijn correspondentie met Dana Ullman publiceert, inclusief voornaam;
– zijn ingezonden brief voor de Gelderlander publiceert, inclusief voornaam, achternaam en beroep.
U kwam niet echt over als iemand die zijn identiteit geheim wilde houden.
[Sorry, aanvankelijk op verkeerde persoon gereageerd…]
Dubbele accounts ????? waar heeft u het over, ik heb een nieuw mailadres meer niet.
Corresponderen met een voornaam doet u ook en eigenlijk iedereen hier zo’n beetje en een ingezonden brief in De Gelderlander heb ik hier nooit gepubliceerd. Misschien dat u mij even bij kunt praten daarover, want u weet kennelijk veel meer over mijzelf dan ikzelf.
Ik had u al bijgepraat. U hoefde enkel de linkjes te bestuderen:
https://kloptdatwel.nl/2013/10/28/natuurgeneeskundigen-medische-wetenschap-blijkt-kwakzalverij/#comment-1110046415
https://kloptdatwel.nl/2012/07/09/homeopathie-en-overheidsbeleid-hoe-het-was/#comment-586955639
En hiermee zijn we wat mij betreft ook uitgepraat. Hoe u zich wilt noemen interesseert me niet. Wat u hebt geschreven, hier of op uw website, is wat ik steeds becommentarieerd heb. De ‘message’ dus. Het voortdurende gedraai en ge-ontken begint me echter te vermoeien. Het is mooi geweest.
Dus toch “Ignore the message, kill the messenger” ?
Het is kennelijk erg belangrijk voor u om te weten wie ik ben, maar dat weet ik van niemand hier en het is eigenlijk ook onbelangrijk.
Do not shoot the messenger, perhaps he has an important message……
[verwijderd door Mod(PvE): hyperbolen die vermoedelijk ironisch bedoeld zijn, maar niet zo overkomen, tekst aangepast, essentie blijft staan]
Waar GAAT dit allemaal over ? Omdat ik misschien homeopaat ben geweest ? Omdat ik een boodschap uitdraag, die u niet aanstaat?
Sorry, op verkeerde persoon gereageerd…
Dat staat op de website van Cor, je valt van de ene in de andere verbazing.
Ik viel zelf vooral over “De kosten van het consult kunnen uitsluitend contant worden afgerekend”… 🙁
H-middelen voor bij de drogist zijn spotgoedkoop te maken, maar waarom kost een flesje H-neusdruppels dan toevallig net zoveel als van de reguliere merken?
Een doosje paracetamol kost een euro bij de supermarkt, belladonna D4 kost 10 euro.
Consulten van 40 tot 70 euro moeten toch ook echt betaald worden.
Er zijn natuurlijk nog meer kosten, ook bij de groothandel, en ook de verlichting bij de drogist of de apotheker moet branden etc. Ster-spotjes ziet u ook misschien af en toe wel? Zou het kunnen dat de H-neusdruppels te duur zijn en niet de reguliere neusdruppels?
Dat staat er ook.
OK, dan zijn we dat eens.
Ik heb het verhaal over homeopathie gelezen en ik moet zeggen: zelden zo veel onzin bij elkaar gezien over de ideeen van Hahnemann, zoals verwoord in het Organon en Chronische Ziekten. Heeft u die boeken zelf eigenlijk ooit gelezen of praat u, zoals de meesten doen, een of andere Amerikaanse gepensioneerde, hoogst waarschijnlijk streng christelijke huisarts-tante of een andere pseudo-scepticus na ? Ik begin mij werkelijk af te vragen hoeveel homeopathie-sceptici ooit de werken van Hahnemann zelfs maar in handen hebben gehad. Ik geef toe dat het geen makkelijke leeskost is, maar dan heb je ook wat. De man was meer dan briljant en zijn tijd ver vooruit. Hij had het bijv. ook al over preventieve geneeskunde, iets wat pas ruim 50 jaar na zijn dood enigszins ter sprake kwam (Lectures on Organon of medicine, dr. Manish Bathia).
Op welk verhaal slaat dat nu in vredesnaam?
Ik heb u in die reactie een link over skepticisme, niet over homeopathie.
http://nederlands.skepdic.com/skepticus.htm
nederlands.skepdic.com/dict_homeopathie.htm
Ik kende die link niet, ik heb die ook niet aan u gegeven.
Dus moet u mij daarover niet aanspreken en al helemaal niet met dooddoeners, alweer zonder aan te geven wat de fouten zijn.
Er is geen beginnen aan.
Lever er maar eens één. Benoem eens één fout.
En zeg dan wat er precies fout is en heb dan ook een keer het lef om daarover in discussie te gaan.
Ik heb hier:
https://kloptdatwel.nl/2013/11/01/de-banerji-protocollen-homeopathie-uit-india/#comment-1107163922
een aantal serieuze vragen over homeopathie gesteld. Harry wilde er niet op ingaan. U misschien wel? Jan Willem Nienhuys heeft ook gereageerd en die heeft, zoals u kunt zien, het originele werk van Hahnemann gelezen. Dat kan dus een mooie discussie opleveren.
Zo moeilijk zijn de basisprincipes van homeopathie bepaald niet dat de discussianten op deze site die niet begrepen zouden hebben.
Het is eerder van een verbluffende simpelheid. Zo simpel dat het daarom al niet waar kan zijn. Briljant, die Hahnemann? Misschien in zijn tijd, maar nu echt allang achterhaald.
U weet dat de meest simpele oplossingen vaak het meest briljant blijken te zijn ? De basisprincipes zijn inderdaad niet moeilijk, wel de toepassing er van. Nog moeilijker is het voor sommigen om 4 zaken uit elkaar te houden:
1. Wat is het werkingsprincipe van homeopathie, de basisprincipes?
2. Hoe werkt het ? Wat doet het met cellen en met een lichaam ?
3. Is er wetenschappelijk bewijs voor en hoe sterk/zwak is dat ?
4. Het is alleen maar ‘water’, dus het kan toch niet werken ?
Gaandeweg de discussie wordt er door de deelnemers naar believen gehopt van 1 naar 2, 3 of 4 of andersom op vice versa.
Nou, brengt u dan eens ordening aan. Zo moeilijk kan dat niet zijn. Wat is dan úw antwoord op bijvoorbeeld 2? Ik bedoel een farmacologisch antwoord en niet een dooddoener.
Wat is úw antwoord op 4?; kom dan niet opnieuw met nanodeeltjes aanzetten, want dat is overduidelijk onzin. Er zit niets in het oplosmiddel; ik kan het iets nauwkeuriger zeggen: de kans op het vóórkomen van een molecule van de vele verbindingen in de (overigens bepaald niet gestandaardiseerde) oertinctuur in een flink en zorgvuldig “gepotentieerde” homeopathische bereiding is nagenoeg nul. Dus de vraag is: hoe kan het werken? Iets wat er niet is, kan niet werken, nietwaar?
Wat ik bedoelde te zeggen is dat er om de hete brei wordt heen gedraaid.
2: http://www.ncbi.nlm.nih.gov/pubmed/17544864
4: mijn antwoord kent u, de homeopathische bereidingswijze zorgt voor een dusdanig vermenging van de uitgangsstof met de andere bestanddelen, dat je dit absoluut niet gelijk kunt stellen aan een verdunning. Dit is in 2011 bevestigt door het nano-onderzoek.
Uzélf draait om de inmiddels afgekoelde en vrijwel oneetbare onsmakelijke brij (met ij) heen, meneer Knelis en u breit (met ei) maar voort aan een weefsel van verdichtsels.
Op vraag 2 geeft u als antwoord slechts een dooddoener, een linkje. U weet het zelf ook niet maar geeft slechts het onzinnige geloof van anderen door.
Op vraag 4 geeft u gemakzuchtig maar een nonsens-antwoord waar niemand chocola van kan maken.
Nu gaat u mij vast weer verwijten dat ik helemaal niets begrijp van homeopathie en dat ik onzin uitkraam.
Zoals ik al eerder schreef: onnavolgbaar, niet serieus te nemen. Denkt u nu werkelijk dat u homeopathie hiermee een goede dienst bewijst?
Ik constateer dat u goed kunt spellen, maar wat is nu uw vraag ?
Ik stelde niet een vraag, hoogstens een retorische vraag.
U geeft nooit antwoorden maar poneert alleen zaken waarin u nu eenmaal gelooft en die mijlenver van de wetenschappelijk vast te stellen waarheid liggen. Ik schreef al: niet serieus te nemen. Veel succes verder met uw sprookjes! Ik wacht de volgende discussie over kwakzalverij af.
Toch nog een wedervraag:
wat is de ‘wetenschappelijk vast te stellen waarheid’ precies ?
– Wie doet dat concreet en namens wie of betaalt door wie ?
– Welke andere belangen dan ‘de waarheid’ spelen daarbij een rol ?
– Wie zit uiteindelijk aan de knoppen van dit hele proces en met welk doel ?
Over ‘serieus’ gesproken, is de uitkomst van zo’n ‘proces’ dan nog WEL serieus te nemen als we ( ik niet, maar goed) inmiddels al jaren van te voren worden ‘lekker gemaakt’ met nieuwe pil tegen…….(vult u maar in) in de maak, de eerste resultaten zijn hoopgevend ? Hoopgevend voor wie, de farmamultinationals of de patienten ?
Lees vandaag eens het interview met de decaan van het UMC Utrecht en een tipje van deze sluiter wordt opgelicht.
U bent onnavolgbaar in dit soort reacties. Vanzelfsprekend ben ik niet de enige die het artikel onzin vond. Hebt u het zelf eigenlijk wel gelezen? De voor de hand liggende fout in het artikel was zo overduidelijk (nl. verontreinigingen in het oplosmiddel), dat ik me niet geroepen voel hier er alsnog wetenschappelijke verhalen over te houden. Dat is boter aan de galg gesmeerd. U accepteert het toch niet, wat ik ook zeg, slechts gevoed door uw eigen vooronderstelling (mag ik het geloof noemen?) dat wat er in uw homeopathisch wereldje door homeopathische goeroes wordt verkondigd in principe juist is en dat wat een ander op basis van wetenschappelijke feiten zegt, altijd wantrouwend moet worden beoordeeld, ook als u het niet kunt volgen (bijvoorbeeld wat er in deze discussie werd geschreven over “Avogadro”) en ook wanneer de feiten homeopathie puur vanwege onmogelijkheid en verder t.g.v. objectief bewijs in de hoek van de ergerlijke kwakzalverij rangschikken.
Kennelijk – gezien uw reactie m.b.t. het artikel over homeopathische “nanodeeltjes” – hebt u ook nog nooit door een microscoop gekeken.
Ik vind dit toch een weinig constructieve manier van discussiëren. Idealiter geeft iemand in een reactie zijn mening, onderbouwt die met argumenten en voegt vervolgens nog een link toe naar het onderzoek dat zijn standpunt ondersteunt. Nu zie ik regelmatig dat mensen hun mening plaatsen, de argumentatie maar achterwege laten en alleen maar wat links dumpen. Dat is al vrij dubieus, maar uw reactie roept ons nota bene op zelf maar te googelen naar het door u bedoelde onderzoek. Dat gaat nog een stap verder en ik denk dat weinigen er iets mee kunnen.
Edit: FrankGeweten was mij al voor…
Dank Laurens, maar:
A: schering en inslag
B: bewuste uitputtingstactiek van homeopaters.
Dan kun je zoals Knelis nu al doet de volgende leugen neerzetten: “u bent niet geïnteresseerd”.
Theorie? Dat valt heel erg mee hoor in de scheikunde. Daar kun je prima mee rekenen en voorspellen en dan bedoel ik niet alleen Avogadro. Ik vrees echter dat scheikunde niet uw sterkste vak is. En nanodeeltjes… Ach, u praat alleen een modewoord na. De uitgangsstof, ook al zo’n nonsensbegrip als je praat over bijvoorbeeld een plantaardig extract (de oertinctuur) waar honderden verschillende verbindingen in zitten. En daar dan nanodeeltjes van… Zeker een van die beroemde 1900 proeven…
Ik praat Indiase onderzoekers na die in homeopathische oplossingen ver boven jullie beroemde Avogaatje nanodeeltjes van de uitgangsstof hebben gevonden. Volgens jullie kan dat kennelijk niet, maar de praktijk is altijd weer weerbarstiger dan de theorie.
Er zit dus letterlijk meer in homeopathie dan jullie denken.
Gut, we komen één stapje dichter bij uw bron, was dat nu zo moeilijk? En hoe heten die onderzoekers? Banerji?
Deze?
https://kloptdatwel.nl/2013/11/01/de-banerji-protocollen-homeopathie-uit-india/
“Ik maak de middelen zelf, kwestie van driedubbel checken en meegeven.”
Bent u gerechtigd tot het bereiden van geneesmiddelen, meneer Knelis? Houdt u zich daarbij wel aan de regels van GMP (want ik neem aan dat u ook op voorraad bereidt)? Maakt u wel gebruik van bereidingsprotocollen? Checkt u uw bereidingen wel zelf of laat u dat door een ander doen? Het is namelijk niet zo verstandig bereiding en keuring onder verantwoordelijkheid van een en dezelfde persoon te laten doen. Hoe kunt u uw verschillende geneesmiddelen van elkaar onderscheiden? Ik ben erg nieuwsgierig naar uw analysemethoden. Houdt u daar eigenlijk wel een analyseprotocol van bij? Hoe keurt u eigenlijk uw grondstoffen en documenteert u dat wel? Wat is de houdbaarheidstermijn van uw geneesmiddelen en hoe bepaalt u eigenlijk die termijn? Hebt u wel een houdbaarheidsbeleid voor grondstoffen en eindproducten? En, uiterst belangrijk: worden uw bereidingsfaciliteiten regelmatig door de Inspectie gecontroleerd?
Misschien wel wat veel vragen tegelijk, maar de vervaardiging van geneesmiddelen is natuurlijk geen sinecure die in anderhalf regeltje kan worden afgedaan met “zelf maken, driedubbel checken en meegeven”, dat zult u toch met me eens zijn? Ik mag hopen dat u aan een goede nachtrust toekomt.
Ik ben mij er volledig van bewust dat de bereiding van homeopathische geneesmiddelen, ook al is het volgens u alleen maar water en doen ze volgens de
de antikwak-club niks, geen sinecure is. Ik bereid dan ook geen geneesmiddelen, het enige wat ik doe is het oplossen van enkele homeopathische korrels, meestal van VSM, in een flesje water met wat alcohol. Vroeger gaf ik de pure korrels mee, maar dat geeft vaker begin-verergeringen en dat wil geen enkele homeopaat.
De analyse-methode is die volgens de methode van ziekteclassificatie.
Mijn nachtrust is meer dan uitstekend, ik heb een schoon geweten, in tegenstelling tot – naar ik vermoed – veel reguliere artsen, die willens-en-wetens vergif voorschrijven.
“Ik maak de middelen zelf, kwestie van driedubbel checken en meegeven.”
Hahahaha ik pis nu echt in me broek van ‘t lachen!
“Ik bereid dan ook geen geneesmiddelen, het enige wat ik doe is het
oplossen van enkele homeopathische korrels, meestal van VSM, in een flesje water met wat alcohol.”
Jij bent de beste homeopater die we in decennia gehad hebben! Hahaha. Vooral die “enkele” die is ijzersterk! Go Knelis!!!
Pas op he, heb je nog genoeg schone onderbroeken ?
Jaja, komt goed. 😉 Maar even serieus heb jij ook een diploma gehaald en ben je lid van een homeopater vakvereniging geworden en welke? Of durf je dat niet meer te zeggen? Ja toch wel?
Want ik mis nu wel wat collegiale collega’s. (Je hoeft echt niet alles alleen op te lossen.)
(Wacht even, doe eerst een pamper aan). Heb je ook nog echt zinnige vragen en dan liefst over homeopathie ?
Tena, Pampers zijn voor baby’s. En ja:
1. Heb je een homeopathie diploma gehaald? (naam opleiding)
2. Ben je lid geworden van een vakvereniging?
3. Zo ja, welke?
Laatste keer: alleen serieuze vragen, als je die hebt, maar dat verwacht ik – gezien je eerdere reacties – niet echt meer.
Ik ben heel serieus, dat diploma maakt me eigenlijk niet zoveel uit. Vraag twee en drie dan.
Op serieuze vragen krijg je ook geen antwoord, Mopje.
Als je bijvoorbeeld vraagt aan te geven welke van je vorige uitspraken dom zijn, krijg je alleen maar als antwoord dat je “aangeeft” dat je zelfs dat niet eens weet. Oude kwakzalverstruc overigens: als de op het eerste gezicht min of meer rationeel klinkende maar desondanks toch foute antwoorden op zijn, word je uitgescholden.
Verdraaiingen van de feiten en treurige “argumenten”, dat is alles wat je van kwakzalvers mag verwachten.
Ja, ik verwees voor de laatste keer nog even naar de uitstekende proeve van bekwaamheid van JW. Maar hij gaat al draaikonten. (Als kwak jezelf geen circusartiest noemen ;-)) Ik ben wel klaar nu. (Ik bewaar het linkje en zoek nog wat leuke facepalms voor de volgende.)
Doe je de volgende keer een pamper aan voordat je mijn reactie leest ?
Oh, dat blijkt dan toch echt héél wat anders te zijn dan uw flinke uitspraak “Ik maak de middelen zelf, kwestie van driedubbel checken en meegeven.”
Wat ze bij VSM doen, is toch echt zo vaak verdunnen dat er “niets” meer in zit, althans niet aantoonbaar. Waarom zou ik dat geen water of water/alcohol-mengsel mogen noemen? Ik weet wel zeker dat er meer bestanddelen in drinkwater zitten.
Toch is wat u doet, ook als u enkele homeopathische korreltjes oplost en naar ik aanneem op het flesje een etiket plakt, wel degelijk geneesmiddelenbereiding. Ik vroeg of u daartoe gerechtigd bent. En daar horen alle eerdere vragen wel degelijk ook bij. Misschien kunt u dus nog even terugkomen op deze vragen? Of… meet onze overheid misschien met 2 maten, ziet ze uw geknutsel met korreltjes niet als geneesmiddelbereiding omdat … er nu eenmaal toch niets in zit en het dus kennelijk onschuldig en onwerkzaam is? Behalve dat het natuurlijk een dure manier is om patiënten te “behandelen” met niets?
Kunt u in dit kader misschien ook nog even uitleggen wat u met driedubbel checken bedoelt? Is 1x checken niet voldoende?
U gaf vroeger “pure” korrels mee. Met de sterkte “oertinctuur”? Maar er zijn toch ook korrels met verdunning D zoveel, resp C de helft van zoveel? Dus hoezo beginverergering? Dat hoeft dan toch niet met die korrels? Als u nu de korrels D zoveel oplost, krijgt u alleen maar een verdunning D zoveel plus 1 of 2. Overigens is die beginverergering m.i. een fabeltje.
U zou zich toch nog eens echt goed moeten verdiepen in homeopathie, voordat u domme uitspraken blijft herhalen.
Misschien zou het effectiever zijn als u eens zou vermelden welke van mijn uitspraken dom zijn. Ik leer graag bij.
Uit het feit dat u aangeeft dat u dat niet eens weet, concludeer ik dat u er het beste aan doet eens een boek aan te schaffen over de beginselen der homeopathie.
Heb ik al. Een aantal zelfs.
En nu?
L-e-z-e-n?
Opnieuw?
Kunt u intussen nadenken over mijn vragen over uw artsenijbereidkunde (of -kunstjes).
Heb ik al uitgelegd: VSM korrels of van een andere fabrikant. Vervolgens enkele korreltjes oplossen in water met wat alcohol, that’s it.
Waarom gebruikt u geen koperdraad met 10 windingen om een glas water/alcohol, verbonden met uw pc waar de juiste .wav-file wordt afgespeeld? Dat is toch veel eenvoudiger en goedkoper?
Ja, en dat heet artsenijbereidkunst. Daar horen waarden en normen bij, zoals ik hierboven al schreef en waar ik u vragen over stelde. Zoals u het beschrijft, is het gepruts in de marge.
Leg eens uit dan.
Meneer Knelis, ik concludeer uit uw foute conclusies, uw afleidingsmanoeuvres en uw dooddoeners dat u niet in staat bent mijn vragen over uw artsenijbereidkunst te beantwoorden. “Ik maak de middelen zelf, kwestie van driedubbel checken en meegeven.” is dan ook volstrekte onzin.
Haha, zeikstraal 😉
Harry?? Waar is Harry als je hem nodig hebt? COR??? Andere homeohopelozen? Hahaha….
Foute methoden zijn voldoende om de resultaten van tafel te vegen. Een voetbalwedstrijd waarbij één partij zijn doel steeds dichttimmert om tegentreffers te voorkomen wordt door de KNVB ook niet erkend.
Vergelijkingen gaan altijd mank. Maar als we het dan toch hebben over ‘dichttimmeren’: wie knutselt er achter hoge schuttingen aan allerlei duistere onderzoeken, net zo lang tot zogenaamd iets zou werken ? Zijn dat niet de farmamultinationals en/of de door hen gesponsorde universiteiten ?
Vast wel. En aan uw kant van de schutting zitten de homeopaten hetzelfde te doen. En u verdedigt dat ook nog.
Wij hebben b.v. nog een Ben Goldacre die voortdurend “onze eigen” pharma-industrie bekritiseert. Die hebben jullie niet, niks, nada, niemand. Als iemand roept dat iets “uit eigen ervaring werkt” kunnen jullie als homeopaten niet eisen dat hij dat bewijst, dus wordt het toegelaten. Daarom kun je ook “Licht van Venus” als homeopatisch middel krijgen.
U leest overduidelijk te veel reguliere verhalen en veel te weinig over homeopathie.
Welnee, ik lees de juiste verhalen en ben kritisch.
Net nog dat Irbis/Wieffering artikel op infonu zitten ontleden
Maar waar is nu uw “alternatieve Ben Goldacre”?
Zo lang niet duidelijk is welke gevallen dit betreft en vooral hoeveel, is dit een schot in de lucht.
Eerst is “hoeveel keer een behandelmethode/medicijn wordt ingezet” niet aan de orde (want anders kun je niet meer beweren dat 50% niet werkt).
Maar als het om alternatieve geneeswijzen gaat is “hoeveel” opeens wel belangrijk? Weer een stukje homeopatische wetenschap.
Er kan u een hoop duidelijk worden als u de 2004 pdf eens goed gaat inkijken. Of bent u bang dat u dan afwijkende conclusies van die van Ullman moet trekken?
Heel gek. Voor ik dit stuk las probeerde ik rtl te bereiken met een detail over mogelijke corruptie, en hoe dan ook, ik heb geen contact kunnen opnemen met rtl4 of welke rtl dan ook. De site laat het je niet toe om contact te maken met een journalist. Het enige wat mij opviel was dat het in handen was van sanoma. Een monopolist in informatie, iets waar ik hier maanden geleden al naar verwees. Of ik kwam bij publeaks terecht, die vereist dat ik TOR installeer, wat wederom een hindernis blijkt om vrijuit te spreken. (TOR draait op deze machine hier heel slecht… je moet moeite gaan doen en heel veel tijd nemen, want het draait gewoon niet.) … het is gek dat ik hier een klacht over een klacht kwijt kan, zonder de klacht zelf te kunnen deponeren omdat het de strekking van de site te buiten gaat.
Ach, Sanoma heeft tegenwoordig héél andere problemen met de overkill aan bladen die ze uitgeven.
Lib-tv is van Sanoma? Waar leest u dat?
Lib-tv is van RTL. Sanoma heeft SBS.
ik zie dat de discussie nu weer richting homneopathie gaat (daar gaat het niet over in het stuk). Ik geef een voorbeeld van wat werkt bij longkanker en wat (volgens Richter dus) valt onder kwakzalverij.
Beneficial:
Palliative chemotherapy in stage 4 non-small cell lung cancer (improves survival compared with supportive care).
Unknown:
1. Hyperfractionated radiation treatment in unresectable stage 3 non-small cell lung cancer (insufficient evidence compared with conventional radiotherapy)
2. Palliative single drug chemotherapy in stage 4 non-small cell lung cancer (not clearly better than combination chemotherapy)
Hoe kan chemotherapie nou tegelijk goed en kwakzalverij zijn? Het antwoord is dat er bij ‘unknown’ dingen staan die bij onderzoek niet zoveel verschil bleken te maken. Dus chemotherapie (voor palliatie, dwz pijnbestrijding en dergelijke als de patiënt al ongeneeslijk is) met 1 middel is bij vergelijkend onderzoek niet zo verschillend gebleken van chemotherapie met meerdere middelen. Althans, dat was de stand van de wetenschap in 2004. Idem met die speciale bestralingsmethode.
Merk op dat bij longkanker in de lijst van therapieën opereren/chemotherapie/bestraling in het algemeen helemaal niet voorkomt. In het Handbook of Clinical Evidence komt men regelmatig tegen dat placebo-gecontroleerde RCT’s voor bepaalde behandelingen niet bestaan omdat die onethisch zijn.
Heel veel van die ‘Unknown’ zijn behandelingen die niet onaannemelijk zijn, maar waar eenvoudigweg geen RCT-bewijs voor is. Sommige alternatieve behandelingen staan ook bij ‘beneficial’, maar dan gaat het vaak om kleine RCT’s. Er wordt in het Handbook niet erg gelet op de kwaliteit van RCT’s. De arts die in het Handbook kijkt moet zelf maar beoordelen of hij/zij het overtuigend vindt.
Een ander voorbeeld. Colchicine (van de herfsttijloos) is al sinds de klassieke oudheid een middel tegen jicht. Toch staat het in het Handbook als niet zo best (mogelijk zelfs schadelijk, geloof ik). Maar als je dan beter kijkt, staat het als beneficial bij ‘preventie bij mensen die jichtaanvallen gehad hebben’ en de negatieve opmerking is bij ‘stoppen van acute aanval’. De reden is dat er maar weinig verschil is tussen werkzame en toxische dosis (bij preventie) en dat wie het inneemt bij een acute aanval een behoorlijk risico op vergiftiging loopt.
Er wordt vooral allopurinol gebruikt bij jicht. U geeft de redenen zelf al aan.
ALLE behandelingen tegen jicht staan in het Handbook als ‘unknown’, te weten voor preventie van terugkerende aanvallen:
Advice to lose weight, Advice to reduce alcohol intake, Advice to reduce dietary intake of purines, Allopurinol, Benzbromarone, Colchicine (dat had ik dus verkeerd onthouden), Probenecid, Sulphinpyrazone.
De reden: geen RCT’s. Alleen voor Allopurinol/Probenecid wordt gemeld:
“We found one quasi-randomised trial (37 men with a history of gout,
aged 27–78 years), which compared probenecid 1–2 g daily versus
allopurinol 300–600 mg daily.”
In het geval van jicht betekent ‘unnown’ dus gewoon dat er geen RCT’s zijn met voldoend lange follow-up en voldoende aantallen patienten e.d. RCT’s van producenten die alleen door beoordelingscommissies zijn gezien tellen ook niet mee. Althans niet toen men in augustus 2003 aan het zoeken sloeg.
Ondanks dat alles – geen enkel bezwaar overigens tegen uw commentaar – is allopurinol uitstekend werkzaam tegen jicht. Gelukkig maar, want het is een pijnlijke aandoening waar je als patiënt graag zo snel mogelijk vanaf wilt. Ik zou wel eens willen weten wat de homeopaten c.q. heer Knelis met hun watertjes en korreltjes met succes kunnen inbrengen tegen deze kwaal, vanzelfsprekend mét RCT graag.
Waarschijnlijk is de uitstekende werking (trouwens ook van colchicine vermoed ik, al moet je daar beter mee oppassen) reden dat er geen placebo-gecontroleerde RCT’s zijn. Bij non-Hodgkin zijn er trouwens ook geen placebo-gecontroleerde RCT’s, alleen maar vergelijkingen van verschillende chemo-behandelingen.
Dit artikel is op nujij.nl gelinkt:
http://www.nujij.nl/gezondheid/natuurgeneeskundigen-medische-wetenschap-blijkt.25640730.lynkx
Ik had al gezien dat er flink wat bezoekers via die link hier belanden. Wel grappig is om te zien, dat veel reaguurders op nuiji helemaal niet doorklikken en toch denken te weten waar dit blog over gaat, wat met de titel en de beperkte tekst op nujij tot een verkeerde conclusie kan leiden 😉
Er zijn natuurlijk mensen die reageren om het reageren.
Roep ergens “big pharma” en je hebt het artikel verder niet meer nodig 🙂
Ik moet toegeven dat ik, zeker bij nujij, wel eens eerst bij de reacties kijk of het artikel wel interessant is, wel iets oproept.
Ik heb in het Handbook of Clinical Evidence nr 11 (2004) nagekeken wat er aan typische alternatieve behandelingen staat. Als ik goed geteld heb, zijn er 193 hoofdstukken, elk betreffende een enkele aandoening – althans meestal, en velen met wel 10 of meer behandelingen, in totaal 2148 kwaal-behandeling combinaties. Dat is natuurlijk een fractie van het totaal aantal kwalen. Er staan bijvoorbeeld maar 12 infectieziekten (waterpokken, aangeboren toxoplasmose, knokkelkoorts, diarree bij volwassenen, voorkomen hepatitis B, griep, lepra, Lyme, malaria, meningitis, gordelroos, tuberculose) in, en dan bij de kinderen diag diarree en mazelenpreventie.
In volgorde van voorkomen geef ik de aandoeningen waarbij alto-behandelingen worden vermeld. Ik wil hier opmerken dat het grotendeels kwalen zijn die niet zo erg zijn. Hartfalen, schizofrenie, kanker, geslachtsziekten zul je niet tegenkomen.
De reden voor vermelding is in alle gevallen dat er iets over te vinden is in Pubmed en dergelijke. Als er iets te vinden is over een alternatieve behandelwijze zal men niettemin vaak vinden ‘er zijn geen RCT’. Ik ga hier niet details behaldelen. Die moet men zelf maar
zoeken.
Ik hanteer een code:
1= beneficial
2= likely beneficial
3= trade-off between benefits and harms
4= unknown
5= unlikely beneficial
6= likely to be ineffective or harmful
Grove statistiek van 99 (=4,6% van het totaal)
alternatieve aandoening-behandelcombinaties
1 3 stuks
2 9 stuks
3 1 stuks
4 83 stuks
5 2 stuks
6 1 stuks
Sickle cell disease
4 acupuncture
Changing behaviour (cardiovascular disorders)
4 Acupuncture for smoking cessation
Primary prevention cardiovascular disorders
4 Calcium supplementation
4 Magnesium supplementation
Secondary prevention of ischaemic cardiac events
4 Vitamin C
4 Vitamin E
Constipation in children
4 Biofeedback training
Depression in children and adolescents
4 St John’s Wort
Infantile colic
4 Cranial osteopathy
4 Herbal tea
4 Infant massage
4 Spinal manipulation
Migraine headache in children
4 Thermal biofeedback
Nocturnal enuresis
4 Ultrasound
2 Laser acupuncture
Irritable bowel syndrome
4 Fibre supplementation
Tinnitus
4 Ginkgo biloba (Likely to be ineffective)
4 Hypnosis
4 Low power laser
4 Acupuncture
Age related macular degeneration
2 Antioxidant vitamin and zinc supplementation
HIV: mother to child transmission
6 Vitamin supplements
Tuberculosis
4 Low level laser therapy
Benign prostatic hyperplasia
4 Pygeum africanum
(NB het desbetreffende onderzoek werd als te weinmig zeggend beoordeeld,
maar de alto-vriendelijke IOCOB vond hetzelfde onderzoek reden om deze
behandelmodus een ‘groenmlicht’ te geven)
4 Rye grass pollen extract
1 Saw palmetto plant extracts.
Chronic prostatitis
4 Biofeedback
Erectile dysfunction
4 L-arginine
Anorexia nervosa
4 Zinc
2 Ginkgo biloba
4 Vitamin E
Depressive disorders
2 St John’s Wort (in mild to moderate depression) .
4 Bibliotherapy (in mild to moderate depression)
Post-traumatic stress disorder
4 Hypnotherapn
4 Drama therapy
4 Eclectic psychotherapy
1 EMDR beneficial
Ankle sprain
4 Homeopathic ointment
Chronic fatigue syndrome
4 Dietary supplements
4 Evening primrose oil
4 Magnesium
Fracture prevention in postmenopausal women
Herniated lumbar disc
4 Acupuncture
2 Spinal manipulation
Leg cramps
5 Vitamin E
4 Multivitamins and mineral supplements
Low back pain and sciatica (acute)
4 Acupuncture
4 Electromyographic biofeedback
4 Spinal manipulation
Low back pain and sciatica (chronic)
4 Acupuncture
4 Electromyographic biofeedback
4 Spinal manipulation
Neck pain
4 Physical treatments (heat or cold, traction, biofeedback, spray and stretch, acupuncture, laser) . .
2 pulsed electromagnetic field treatment
Osteoarthritis
4 Chondroitin
4 Glucosamine
4 Glucosamine plus chondroitin
Plantar heel pain and fasciitis
4 Lasers
Raynaud’s (primary)
4 Biofeedback
Shoulder pain
2 Laser treatment
Tennis elbow
4 Acupuncture
Epilepsy
4 Biofeedback
4 Yoga
Headache (chronic tension-type)
4 Acupuncture
4 Relaxation and electromyographic biofeedback therapy
Paracetamol (acetaminophen) poisoning
4 Ipecacuanha (= klassiek braakmiddel)
Nausea and vomiting in early pregnancy
4 Acupuncture voor gewone misselijkheid
4 Acupuncture voor hevig braken met gewichtverlies
2 Acupressure (P6)
1 Ginger voor gewone misselijkheid
4 Ginger voor hevig braken
Postnatal depression
4 Light therapy
Upper respiratory tract infection
4 Echinacea for prevention
4 Echinacea for treatment
4 Zinc (intranasal gel or lozenges)
2 Vitamin C
Chronic plaque psoriasis
4 Acupuncture
4 Balneotherapy
4 Emollients, keratolytics, capsaicin, and aloe vera
4 Fish oil
4 Oral vitamin D
Head lice
4 Herbal and essential oils
Herpes labialis
4 Zinc oxide cream
Scabies
4 Sulphur compounds
Warts
5 Homeopathy
4 Distant healing
4 Hypnotic suggestion
Jet lag
3 Hypnotics
Breast pain
4 Evening primrose oil
4 Vitamin E
Dysmenorrhoea
2 Vitamin E
2 Toki-shakuyaku-san (herbal remedy)
4 Herbal remedies (other than toki-shakuyaku-san)
4 Fish oil
4 Acupuncture
4 Vitamin B12
Premenstrual syndrome
4 Chiropractic treatment.
4 Dietary supplements
4 Evening primrose oil
4 Reflexology .
Recurrent cystitis in non-pregnant women
4 Cranberry juice and cranberry products
Venous leg ulcers
4 Oral zinc
4 Low level laser treatment
Ik hoor Richter al concluderen dat “97 procent van de alternatieve behandelingen kwakzalverij is!” 😉
Ik hoor de alterneuten al sputteren: unknown betekent nog niet dat het niet werkt!
Ja, ja, behalve als het over reguliere behandelmethoden gaat…
Ik vermoed dat sommige van de behandelingen die in 2004 een 1 scoorden (dus ‘beneficial’) er in de editie van 2013 minder goed vanaf komen. Er is nogal wat discussie over het nut van saw palmetto (‘zegepalm’) voor prostaatklachten (BPH). Inmiddels zijn er ook onderzoeken waaruit blijkt dat het niet beter presteert dan een placebo:
http://www.jurology.com/article/S0022-5347(08)00241-3/abstract
http://www.nejm.org/doi/full/10.1056/NEJMoa053085
Als er ook positieve onderzoeken zijn, betekent dit waarschijnlijk dat de behandeling nu in categorie 4 (‘unknown effectiveness’) staat.
De discussie over homeopathie gaat maar door. De toepassing van de homeopathie berust echter op de zogeheten geneesmiddelbeelden. Al 200 jaar. Gevraagd: een homeopaat die een serieuze geneesmiddelproef voorstelt.
Met serieus bedoel ik:
1. geblindeerd en geloot met een redelijk aantal deelnemers. Dus niet ‘neem middel zus of zo maar in, dan merk je het vanzelf’.
2. criteria voor ‘correct’ of ‘fout’ moeten de instemming hebben van homeopaten; het moet natuurlijk niet zo zijn dat achteraf wordt gezegd dat het helemaal verkeerd is gedaan.
3. een kans van 1 op 10.000, of een kleinere kans, dat met gewoon gokken succes geboekt kan worden. Dat is makkelijk te halen. Vier homeopaten krijgen elk tien flesjes, waarvan 9 placebo en 1 verum. Als ze het allemaal goed hebben zit je al bij 1:10.000 . Of 8 verschillende middelen correct aangeven. Dan is 1 deelnemer al voldoende.
Als de proef slaagt krijgt de betrokkene 5000 euro, en dan is er een behoorlijke kans dat zo iemand het kunstje nog eens mag vertonen en 100.000 of een miljoen verdient plus natuurlijk wereldberoemd wordt.
Voorlopig gaat het alleen maar om een voorstel. Als het een goed voorstel is (speciaal #2 is cruciaal) dan gaan we op zoek naar proefpersonen (uiteraard homeopaten, want als er ongelovigen dingen gaan innemen en dan zeggen dat ze niks merken, dan ligt het verwijt voor de hand dat we expres gesaboteerd hebben.)
Deskundigen zeggen dat het uitgesloten is dat homeopaten – ook Knelis – zich hieraan wagen.
Benieuwd naar de reactie van de heer Knelis. Die zal wel weer inhouden – zoals hij hierboven al eens debiteerde – dat u zich verslikt in een proefje. En dan komt hij weer met zijn zogenaamd indrukwekkende lijst publicaties, met voorzover ik zag deels allang op de vuilnishoop belande oude beschimmelde koek. Hijzelf verslikt zich echter voortdurend in leugens en verdraaiingen en het ergste is dat hij het zelf niet eens in de gaten lijkt te hebben.
Om te voorkomen dat sommigen in de discussie met ‘Knelis’ op het verkeerde been gezet worden en eerdere met hem gevoerde argumentaties over gaan doen (wat al gebeurd is), maak ik maar even expliciet wat misschien niet iedereen door had: ‘Knelis’ was al eerder onder nickname ‘Robinhoed’ actief op Kloptdatwel in de enorm lange discussie onder een column van Cees Renckens.
Als iemand een andere nick gaat gebruiken, vind ik het niet meer dan logisch om dat aan te geven, zodat je niet telkens dezelfde discussie zit te voeren. Normaalgesproken zou ik geen namen vrijgeven achter gebruikte pseudoniemen, in dat andere draadje heeft hij zich zelf echter kenbaar gemaakt als Cor van der Meij: link
Inderdaad, zelfde riedeltje over miljoenen… wereldwijd… zelfde slordigheden, slecht lezen, niet of half antwoorden.
Dat had ik niet (mijzelf kenbaar gemaakt), maar jij bent dus ook al voor “Kill the messenger and ignore the message” ? Maw, op de persoon spelen. Wil ik overigens ook goed hoor, maar laat dan iedereen zich hier even bij volledige naam bekend maken !
In die discussie van vorig jaar werd al vrij snel geconcludeerd wie u waarschijnlijk was en dat bevestigde u door die ingezonden brief aan de Gelderlander te delen (ondertekend).
Ik heb zelf ook liever dat mensen niet zo geheimzinnig doen over hun identiteit, maar dat is een eigen keuze. Wisselen van nickname zonder dat aan te geven, vind ik ongewenst. Een ander e-mail adres is nog geen reden om dan ook een totaal andere nickname te kiezen, vind ik.
Als ik behoefte had om uw boodschap hier uit te schakelen, had ik uw reacties natuurlijk al lang kunnen verwijderen.
Pepijn nog even en ik wil een advocaat ……bazinga.
Van die oude nickname was ik mij helemaal niet bewust, toen ik mij opnieuw aanmeldde met een nieuw mailadres, not guilty your honour (I hope). Die laatste geste prijs ik.
De drisis doet wonderen
Interpolis schrapt acupunctuur en homeopathie
http://www.rtlnieuws.nl/nieuws/binnenland/interpolis-schrapt-acupunctuur-en-homeopathie
Knelis schreef: “Alle zogenaamde successen bij infectie-epidemieen zijn geboekt nadat de
epidemie haar natuurlijke verloop: opkomst – volle omvang – afname
allang had gelopen.”
Wat Cor hier bedoelt is volstrekt onduidelijk. We spreken van een epidemie als er opeens veel meer gevallen zijn van een ziekte. Na een tijdje hebben zoveel mensen de ziekte gehad en daardoor immuniteit voor die ziekte verkregen dat de epidemie uitdooft wegens gebrek aan voldoende vatbare mensen. Dat heeft niets te maken met vaccinaties.
Misschien is deze Cor-bewering een verminking van de bekende leugen van de antivaxers dat de ziekten waarvoor gevaccineerd wordt al heel sterk waren afgenomen toen de vaccinatieprogramma’s werden opgezet.
Een van de vele poten waarop deze leugen loopt zijn grafieken die sterfte weergeven als functie van de tijd. Zo was voor 1950 en zeker in de 19de eeuw de sterfte ten gevolge van kinderziekten nogal hoog. In jaarlijkse sterftegrafieken van de 19de-eeuw zie je pieken zitten die door de demografen wordne geïdentificeerd als de effecten van epidemieën van mazelen en anderen ziekten. De sterfte aan deze ziekten wordt door de complicaties (bijv. longontsteking) veroorzaakt, en door de verbeterde ziekenhuiszorg en antibiotica is die sterfte afgenomen. Door betere voeding was waarschijnlijk de weerstand beter.
Maar om nou even bij mazelen te blijven: dat is een heel besmettelijke ziekte, en wie ruim voor 1976 in Nederland geboren werd kreeg die ziekte vroeger of later bij een van de epidemieën die elke twee tot drie jaar woedden. Er was helemaal geen afname van mazelen, alleen van de sterfte aan mazelen.
De antivax-leugen loopt op meerdere poten. Zo haalt men gevallen aan van epidemieën die plaats vonden in ‘volledig gevaccineerde’ gemeenschappen. Als je dan gaat kijken, blijken dat mazelenuitbraken te zijn op grote scholen in de tijd dat er maar 1 maal werd gevaccineerd en dan nog vaak wat te vroeg. Dan kunnen op een grote school waar de leerlingen dagelijks met heel veel andere leerlingen in aanraking komen een flink aantal (enkele tientallen) gevallen optreden, omdat de facto maar ca. 90-95% werkelijk immuun was. Je kunt je voorstellen wat er dan gebeurt als alle leerlingen om de een of andere reden samen in de aula zitten, en er eentje ‘verkouden’ is met mazelen onder de leden. Juist dit soort uitbraken heeft geleid tot het beleid van tweemaal vaccineren tegen mazelen, en ook de eerste vaccinatie als het even kan niet in het eerste levensjaar.
Een ander voorbeeld is naar ik meen een pokkenepidemie in de Filipijnen. Dat is natuurlijk goed bekeken, en de voor de hand liggende verklaring was dat op papier bijna iedereen gevaccineerd was maar dat dat in de praktijk niet zo was: corruptie zorgde ervoor dat vaccinaties in de praktijk niet gedaan werden, en het vaccin werd vaak niet goed bewaard of getransporteerd, waardoor het niet behoorlijk werkte en dan was er natuurlijk ook niemand die controleerde of de vaccinatiepok wel was opgekomen. Dat soort subtiliteiten wordt verzwegen door antivaxers.
Maar plaatjes spreken het meeste aan, en je moet maar eens opletten: als antivaxers aankomen zetten met de mededeling dat de ziektes allang op hun retour waren toen de vaccinatie begon, die zie je altijd als illustratie grafieken van sterftecijfers.
En je kunt het nog zo vaak herhalen dat zoiets een drogreden is, ze proberen het telkens weer opnieuw. Of ze hangen een verward klok-en-klepelverhaal op waaruit blijkt dat ze zelfs het foute argument niet helemaal gesnopen hebben.
Knelis-Cor heeft een merkwaardige manier om wetenschappelijke resultaten te interpreteren. Misschien heeft hij die niet zelf bedacht maar afgekeken van een ander (net zoals zijn homeopathische ‘geneesmiddelbereiding’ blijkt te bestaan uit het oplossen van VSM-korreltjes, mogelijk nadat hij driemaal het etiket van VSM heeft overgelezen = driedubbele check, zelf de oiertinctuur bereiden, en dan volgens de regels schokschuddend verdunnen is er niet bij).
Onderzoeker X doet een rommelig experiment, rekent naar het antwoord toe, en geeft alleszins blijk van slordige en bedriegelijk werken. Vervolgens wordt zijn resultaat afgedrukt in een tijdschrift dat geen eisen stelt. Nu telt het volgens Kneliscor als bewijs dat homeopathie werkt totdat iemand hetzelfde experiment heeft overgedaan met voldoende waarborgen. Zelfs als X gewoon een nul-resultaat krijgt, maar beweert met de Dumbledore-Snapestatistiek een hogelijk significant resultaat met p=0,00000000001 gevonden te hebben, dan nog hebben sceptische protesten geen zin in de ogen van homeopaters, want de critici moeten de proef
maar overdoen en laten zien dat er in de nieuwe proef met de DS-statistiek een niet-significant resultaat uitkomt.
Diverse onderzoekers die er meer tijd in hebben gestopt dan wij ooit kunnen hebben vastgesteld dat er geen enkele combinatie van een homeopathische behandelwijze en een kwaal is die bij herhaling hetzelfde klinisch relevante en statistisch significante goede resultaat opleverde.
Als kneliscor denkt dat die onderzoekers iets over het hoofd hebben gezien, laat hij dan maar eens drie publicaties noemen. Links naar pubmed volstaan.
Even in mijn lijstje homeopathische smoezen kijken. Nee, wéér niets nieuws…
Zowaar een rectificatie bij ‘Life is Beautiful’, niet helemaal correct nog, maar toch iets bereikt 😉
http://www.youtube.com/watch?v=a1xMGipuAHY
Gefeliciteerd! Alle beetjes helpen.
Mogelijk zal meneer Richter of de redactie in de toekomst wat kritischer naar dit soort onzin kijken voordat ze het in het programma stoppen.
Hulde! Zijn het artikel en de 346 reacties in dit topic toch nog ergens goed voor geweest!
Geenstijl gaat ook los op lib-tv:
Millecam-killer promoot kwakzalverij bij RTL
http://www.geenstijl.nl/mt/archieven/2013/11/millecamkiller_promoot_kwakzal.html
RTL komt met slappe excuses http://www.ad.nl/ad/nl/5601/TV-Radio/article/detail/3547333/2013/11/19/RTL-biedt-podium-aan-Millecam-arts.dhtml
Inhoudelijk gezien zijn er veel meer fragmenten uit al die afleveringen die niet vreemder zijn dan wat Broekhuyse beweert. Het is dus alleen een issue dat hij veroordeeld is in de zaak Millecam. Een andere natuurgeneeskundige had hetzelfde verhaal zonder excuses van RTL mogen vertellen, als ik ze goed begrijp.
Zou RTL een wetenschapsredacteur in huis hebben?
Aflevering 1 en 2 waren niet zo spannend, maar in aflevering 3 van life is beautiful werd reclame gemaakt voor stralingsbeperkende phone cases, als er dan nog steeds geen belletjes gaan rinkelen…
Het gaat hier natuurlijk gewoon om het geld, en dat heeft prioriteit boven controle.
http://lib-tv.nl.webhosting4.transurl.nl/pong-stralingsbeperkende-phone-cases/
Het grappige is dat Pong dus helemaal niet meer bestaat, de website ligt plat en zelfs het programma is niet betaald voor de geleverde dienst 😉
comment op Facebook
Leuk dat je dat hebt uitgezocht.
Toch nog een beetje gerechtigheid, de oplichter life is beautiful is opgelicht!
Ook een gotspe om (achteraf) zeggen te zeggen dat het een luchtballon was omdat ze niet meer bestaan. Terwijl je vooraf moet controleren of het geen kwakzalverij is.
Dat krijg je met die Harry Mens constructies waar de content betaald is; je gaat een keer goed onderuit.
In de US bestaan ze nog wel, pongcase(dot)com
Inmiddels heeft de VtdK hier ook een artikel aan gewijd, met een eervolle vermelding voor Pepijn:
http://www.kwakzalverij.nl/1618/RTL4_geeft_ruim_baan_aan_veroordeelde_Millecam_arts_Broekhuijse
In het AD artikel verschuilt de RTL woordvooerder zich achter de “buitenproducent”.
In het VtdK artikel verschuilt buitenproducent Michael Bakker zich achter de “redactie” van Life is Beautiful.
Op de website van Life is Beautiful, onder de paraplu van RTL, zijn alleen presentatoren te vinden, geen redactieleden.
Is er überhaupt een redactie, of komt alles uit de koker van buitenproducent Michael Bakker? Ik vermoed het laatste.
Bekijk de aftiteling:
Daar staat een Nico Reimerink, maar die is slechts “internetredacteur”?
Vooraf aan aflevering 13 werd 3 seconden een tekst getoond dat ze betreuren dat Broekhuyse in het programma zat. “De redactie was niet bekend met de achtergrond van dit persoon”.
Het artikel van infonu_nl wordt ook nogal vaak onder neus van de Vereniging tegen de Kwakzalverij gewreven op hun facebook pagina. Als je daar dan wijst op dit stuk, krijg je soms komische reacties: ‘ Grappig artikel. Vooral de pogingen om de schrijvers te beoordelen of ze al of niet betrouwbaar zijn, en dat op een ‘eigen’ site met geestige url. Dit artikel zie ik totaal niet als een serieuze reactie, laat staan betrouwbaar. Dus ik zie uit naar meer feitelijke inhoud.’ (link) Onverbeterlijk die alternatievelingen 😉
Als ze geen argumenten hebben gaan ze maar inhoudsloos op de man spelen…
Laf!
De bron van het verhaal is waarschijnlijk ‘Medisch Dossier’ van mei 2013:
“Is geneeskunde een wetenschap?”. Dat is weer een vertaling van het artikel Junk Medicine” uit het Engelse blad ‘What Doctors Don’t Tell You’ van Lynne McTaggart. Dat artikel zal in Engelse versie wel in 2012 zijn uitgekomen en dat verklaart de weinig actuele weergave van de cijfers van Clinical Evidence.
Ik wijs nog maar even op de website ‘What “What Doctors Don’t Tell You” Don’t Tell You’ van Engelse skeptici voor besprekingen van dat blad.
Hier wordt teveel op de cijfers gediscussieerd en te weinig breed gekeken! In groter perspectief zie ik dit. Waarom heet veel natuurgeneeskunde kwakzalverij, en hetzelfde effect in de reguliere geneeskunde placebo effect? Je zou zeggen, de natuurgeneeskundigen en homeopathen zijn experts in placebo, en wel met veel minder nare chemicaliën. Anderzijds moeten we meer op lange termijn kijken: de ziekenhuis bacteriën en antibiotica en sporen van medicijnen, zoals oestrogeen, die we niet uit het drinkwater krijgen zijn HELE grote zorgen voor onze toekomst. Die vragen echt om een andere aanpak over de hele linie, dan die de reguliere medische wetenschap, kan en wil bieden; hoezeer de uitkomst van bovenstaande statistiek ook wel of niet klopt!
Het gaat mij echt veel te ver om natuurgeneeskundigen en homeopaten als ‘experts in placebo’ aan te duiden. In de eerste plaats zie ik niet in waarom ze grotere experts zouden zijn dan reguliere artsen. In de tweede plaats bedienen veel natuurgeneeskundigen zich van handelingen die helemaal niet als placebobehandeling te kwalificeren zijn. Denk aan de toediening van grote doses vitamine A of E, wat zonder meer schadelijk voor de gezondheid is. Denk ook aan aderlaten, toediening van braakmiddelen of purgeren, wat onder sommige natuurgeneeskundigen ook populair is. En in de derde plaats: het zijn nu juist de natuurgeneeskundigen en homeopaten die claimen dat ze méér kunnen dan alleen een placebo-effect bewerkstelligen en stellen dat dat allemaal wetenschappelijk is aangetoond. Quod non. Het zijn wel gevaarlijke beweringen, want hoewel het placebo-effect heel belangrijk is, heeft het ook zijn beperkingen. En die worden pijnlijk duidelijk op het moment dat het ernstige ziektes en aandoeningen betreft.
Uw opmerking over ‘nare chemicaliën’ verraadt overigens wel enig vooroordeel van uw kant. Feit is dat nog steeds zeker de helft van alle medicijnen uit plantaardig materiaal wordt vervaardigd. Soms levert een bedrijf tegelijkertijd plantaardige ingrediënten aan een reguliere farmaceut en aan een alternatieve producent. Gek genoeg zijn er dan mensen die de producten van de eerste producent als chemische troep wegzetten en die van de tweede als natuurlijke (en dus kennelijk gezonde) middelen. Het is echter een fabeltje dat zulke natuurlijke middelen geen nare bijwerkingen zouden kunnen hebben. Zoek maar eens op ‘aristolochia’.
De problemen die u noemt zijn natuurlijk reëel. Ik zie echter geen oplossing in de toepassing van geneeswijzen die van elke wetenschappelijke onderbouwing gespeend zijn. Als er dan placebomiddelen moeten worden toegediend, doe dan maar gewone flesjes water en gewone suikerpillen (uiteraard zonder dat je het de patiënt vertelt; meer dan 90% van de huisartsen schijnt dit wel eens te doen). Is ook nog eens veel goedkoper. En daarnaast is het natuurlijk gewoon verstandig om spaarzaam met antibiotica en andere medicijnen om te gaan en te investeren in onderzoek naar het lerend vermogen van bacteriën en manieren om dat te counteren. Als u een beetje googlet, kunt u zien dat zulk onderzoek in de reguliere medische wetenschap al in volle gang is.
Interessant 🙂 is volgens dit artikel dat inderdaad hypnose niet helpt tegen wratten, en dat niet kan worden bewezen dat een blindedarm operatie echt werkt (omdat er geen dubbelblind onderzoek met nep operaties is gedaan)
En volgens dit “onderzoek” kunnen we dus alle ziekenhuizen en apotheken sluiten.. Da’s nog eens een besparing!
Maar lees toch ook even deze link: https://kloptdatwel.nl/2013/10/28/natuurgeneeskundigen-medische-wetenschap-blijkt-kwakzalverij/
Beste Michiel, is dit een kopietje van een reactie in een ander blog?
Dit artikeltje hoort ook wel bij dit onderwerp thuis:
http://www.volkskrant.nl/vk/nl/5270/Zorg/article/detail/3601450/2014/02/22/Specialisten-komen-met-lijst-onzinbehandelingen.dhtml
Het NOS Journaal besteedde er vanavond ook aandacht aan. Overigens is het genoemde NFU-rapport al een paar weken oud. Het hele rapport staat hier:
http://www.nfu.nl/img/pdf/14.470_Brochure_NFU_Denktank_vervolgadvies_-_Zichtbaar_zinnige_en_zuinige_zorg.pdf
Er staat onder meer in het rapport (ik heb het vluchtig doorgescrolld):
“Veel artsen erkennen dat maar de helft van wat zij in ziekenhuizen doen, stoelt op wetenschappelijk bewijs van effectiviteit, laat staan kosteneffectiviteit. De andere helft stoelt op zaken als ‘gezond verstand’, intuïtie, empathie en risico-mijding, maar ook ambitie, eerzucht en bedrijfseconomie spelen een rol.”
Die schatting lijkt uit te gaan van het aantal verrichte handelingen (dus niet het aantal bestaande behandelingen), kortom van de 50 tot misschien wel 80% die Ben Goldacre noemt. Goldacre vroeg ook al om ideeën om het percentage op te krikken.
Ik voorspel dat we dit rapport nog wel terug zullen zien op de sites van pro-alternatieve organisaties als ‘bewijs’ van hoe verrot en onwetenschappelijk de reguliere zorg is. Om ze voor te zijn wijs ik er maar vast op dat zo’n rapport er juist op wijst dat ook binnen een enigszins conservatieve beroepsgroep (want dat zijn artsen, net als andere beroepen) kritisch vermogen aanwezig is om ingeburgerde praktijken opnieuw te evalueren. Hoe zit dat bij – bijvoorbeeld – de homeopaten? Is daar ooit erkend dat een middel bij nader inzien toch niet werkte en is dat middel vervolgens van de markt gehaald? Wie zelf op basis van 0% wetenschappelijk bewijs handelt, heeft toch nauwelijks het recht een ander – die al op minstens 50% zit – ongegeneerd de les te lezen.
Als we de proving van vuurkoraal bekijken en zien dat er vele tientallen toepassingen van één stofje zijn ‘gevonden’, dan vermoed ik dat dat bij elk middeltje het geval is. Dus om een middel uit te schakelen moeten alle tientallen werkingen ontkracht worden? Dat lijkt me onbegonnen werk, de homeopaat neemt gewoon een ander middeltje. Ik geloof niet dat de homeo’s een centraal register hebben voor falende middelen. Bovendien praten ze zich er toch uit dat dat middel niet bij de persoon paste, einde discussie.
Als iedere afgestudeerde homeo een proving doet dan loopt het aantal middelen snel op. Zelfs als provings dubbelblind worden uitgevoerd is met 90 werkingsgebieden per proving de kans op een overlap erg groot.
het is lastig, als mevrouw Schippers zich via haar man verrijkt door alles zo te regelen dat er stevig gecashed kan worden via de door haar ingestelde regeltjes in de zorg, en dat de zorg big business is geworden, geeft niemand echt asem, maar als het gaat over alternatieven die zich uitspreken, dan moeten we steeds kijken of alles wel klopt..de reguliere wereld hoeft zich derhalve niet langer zuiver en integer op te stellen, want daar maak je nu eenmaal geen winst mee, maar alternatieven moeten 120 % juist zitten..wat zegt dat nou eigenlijk over onze manier van beoordelen? alternatief moeten bewijzen wat regulier allang aan zn laars lapte…. tsja
Heb je bewijs dat Schippers zich verrijkt?
Kun jij bewijzen dat jij geen grootaandeelhouder bent van Boiron of Weleda die met deze reacties probeert zijn aandelen in waarde te laten stijgen?
ach gutim off dit soort aanstellerij ga ik niet op in..
Kju Ie Die
Ai rest mai kees
gaap
Waar jij op doelt gaat over declareren in de zorg. Het declaratiesysteem bevat zogeheten ‘perverse’ prikkels, die tot gevolg hebben dat de zorg wel duurder wordt, waar wij allemaal last van hebben, en voor bepaalde categorieen patienten slechter, of in elk geval niet beter. Een van de mensen die mogelijk van dit systeem heeft geprofiteerd en nog steeds profiteert is de echtgenoot van minister Schippers. Jij suggereert dat de minister het systeem expres zo heeft opgezet opdat zij en haar man daarvan optimaal zouden kunnen profiteren in financiele zin. Het is dan aan jou om die bewering hard te maken.
Ik vind wel dat het syteem niet deugt en moet worden aangepast. Ik vind ook dat een minister zo wijs moet zijn om zelfs elke schijn van belangenverstrengeling te vermijden, ook waar het gaat om zaken die die wettelijk niet zijn aan te pakken. Want niet alles wat niet verboden is, is per definitie daarmee ethisch verantwoord.
Maar met de (mate van) effectiviteit van behandelingen heeft dat allemaal niks te maken, dat is een heel ander onderwerp.
I rest my case:
http://www.keerzijde.org/2015/11/17000-tot-20000-doden-per-jaar-in-nl.html
Joh, dat bericht heeft al een baard van hier tot Tokio:
‘Jaarlijks 17.000 tot 20.000 doden door verkeerde medicijnen’
next.checkt Dat zei een forensisch arts bij RTL Late Night
http://www.nrc.nl/next/2015/11/18/jaarlijks-17000-tot-20000-doden-door-verkeerde-1558330
weet dat genezen van ziekte,een inzicht vraagt van jezelf.waarom krijg ik dit?ben ik goed bezig?volg ik mijn hart?of wil ik rijk worden met wat ik nu doe?allemaal vragen die je uzelf kan stellen als je ziek wordt!!!!!!!en kruiden geneeskunde is veeeeeeel ouder dan de farmacuitiche industrie die probeert de functie van kruiden na te bootsen met veeel chemicale die dan bijwerkingen hebben
Ja, die vragen kun je je dan stellen en dan genezen ziektes vanzelf (maar dat was zonder die vragen dan ook gebeurd) óf…ze genezen niet en dan heb je toch echt de moderne medische en farmaceutische inzichten nodig.
Niemand ontkent hier dat kruidengeneeskunde veel ouder is dan de ontwikkeling van moderne geneesmiddelen, maar dat de auto veel jonger is dan paard en wagen is ook een feit en we gebruiken de laatste combinatie toch weinig meer, gewoon omdat die langzaam is en veel paardedrollen oplevert en die beesten ook moeten rusten en eten enzovoort.
Denkt u dat kruiden geen bijwerkingen hebben en dat er geen buitengewoon giftige kruiden bestaan? Dat zou dan een gevaarlijk misverstand zijn.
Dat in de farmaceutische industrie geprobeerd wordt de geneeskrachtige werking van kruiden na te bootsen, is allang niet meer het geval. Hoogstens zijn stoffen in kruiden af en toe nog inspiratie om verder te gaan met de ontwikkeling van beter werkzame verbindingen met (als het lukt) minder bijwerkingen.
Geneesmidddelen zonder bijwerkingen bestaan helaas niet en dat geldt ook in de weinige gevallen dat er nog gebruik wordt gemaakt van kruidenpreparaten.
Geef mij maar goed onderzochte moderne zuivere stoffen die nauwkeurig te doseren zijn in plaats van de oncontroleerbare en onbetrouwbare mengsels waaruit kuidenpreparaten bestaan!
Daarom is de levensverwachting van mensen ook met sprongen vooruit gegaan, toen de mensen afstapten van kruidenmiddeltjes.
Dat klopt maar hygiène, goed drinkwater, minder sterk belastende arbeid, betere voeding, minder roken, enzovoort, hebben er ook aanmerkelijk aan bijgedragen.
Dank zij vitamine C in aardappels bijvoorbeeld kun je je daarmee weliswaar redelijk in leven houden, maar met evenwichtige voeding gaat dat beslist beter, nog afgezien van het feit dat het leven er een stuk aangenamer door wordt.
Sommige kruidenmiddelen bevatten inderdaad werkzame stoffen, maar in wisselende hoeveelheid en temidden van honderden andere stoffen die deels wel een effect hebben, maar lang niet altijd het gewenste effect. Drogen en bewerken van de grondstoffen voegt vaak schadelijke stoffen toe. Wie wil er nu nog Digitalis-extract gebruiken als er zuivere enkelvoudige verbindingen uit die plant beschikbaar zijn die je goed kunt doseren, zodat je bijwerkingen veel beter in de hand hebt?
Mevrouw of meneer Livine vergeet bij het promoten van kruidenmiddeltjes en het bashen van die vermaledijde Big Pharma voor het gemak maar even allerlei buitengewoon nuttige medicatie zoals vaccins en zoals insuline in allerlei varianten (allang niet meer van varkens afkomstig…). Over gestegen levensverwachting gesproken! En niet alleen dat: een enorm gestegen kwaliteit van leven!
Ik vertel u ongetwijfeld niets nieuws, maar Livine kan er misschien nog eens over nadenken.
Laten we de zaken omdraaien. Bewijs eens dat de medische wetenschap geen pseudowetenschap is. Dit kun je namelijk niet omdat wetenschappers in dienst staan van de industrie. Verheerlijken van wetenschap is waanzin en de grootste BS op deze planeet!
Wat wilt u nu? Dat ik ieder zinsonderdeel van u uitgebreid fileer? Daar is nl. alle reden toe. Ik heb echter wel iets nuttigers te doen. Gezien uw uiting is het bovendien ongetwijfeld onbegonnen werk.
Inderdaad, onbegonnen werk, als wetenschappelijk bewijs niet wordt geaccepteerd, omdat wetenschappers immers niet onbevooroordeeld zijn.
Misschien moeten we met de verhalen van genezen mensen komen?
Al die kwakverkopers werken natuurlijk alleen tot het heil der mensheid en geven hun kennis gratis weg. Niet dus.
Zoek maar eens naar afbeeldingen van het optrekje van de heer Burzynski, een van die bekende kwakverkopers.
Die logica is kennelijk verboden bij G Key. De vele vormen van kwakzalverij zijn in zijn of haar ogen waarschijnlijk géén pseudowetenschap en dergelijk absurd geloof staat natuurlijk níet in dienst van de industrie.
Uw fanatisme is buitensporig en onnatuurlijk. Lijkt meer op AI, dan op bezieling.
Of u gaat in het vervolg inhoudelijk reageren, of u gaat maar ergens anders deze flauwekul neerplempen.
Wil verder niets te maken hebben met dit enge clubje antikwakkers.
Ik vind kwakverkopers vele malen enger. Die blijven namelijk steeds dezelfde sprookjes verkopen, ook al zijn ze nog zo vaak weerlegd.
Over fanatisme gesproken. Koekje van eigen deeg heet dat.
Misschien dom van me, maar wat is AI? Misschien iets in relatie met BS?
Zou het Artificial Intelligence kunnen zijn?
Volgens mij gaat het in de wetenschap om feiten en niet om gevoelens.
AI
Ja, dat zou best kunnen, maar daar komen we als buitensporig fanatieke onbezielde antikwakkers helaas niet meer achter. Sjonge, ik vind het eigenlijk een eer om door deze meneer of mevrouw zo genoemd te worden. Dat was vast de bedoeling niet.
Natuurlijk, wetenschap staat totaal los van gevoelens maar dat wil allerminst zeggen dat wetenschappers koude kikkers zijn.
AI artificial intelligence
Liever kunstmatige intelligentie, dan menselijke domheid.
U schrijft alsof u zou weten wat een “ziel” wél is.
Hallo allemaal! Ik heb de afgelopen 3 jaar met het genitale herpesvirus geleefd, ik ben net genezen door Dr. Ogala met zijn kruidengeneesmiddel. Ik ben blij en leef nu een gelukkig leven. voor degenen die hetzelfde probleem of een seksueel overdraagbare aandoening hebben, moeten contact opnemen met Dr. Ogala via WhatsApp +2349123794867
Toe maar, drie jaar nog wel! Waar je zin in hebt!
En dat terwijl er veel effectiever en veel sneller werkende middelen bestaan.
Tja die zijn zonder kruiden. Maar wel met bijsluiter, en gelukkig na een uitvoerige strenge registratieprocedure op de markt toegelaten. Gewoon via arts en apotheek verkrijgbaar en niet via een of ander obscure watsep-“doctor”.
Reclame?
Dat is het meestal als na een jaar of 6 er ineens iemand een onderwerp uit de diepste krochten van deze site tevoorschijn tovert.